Dietoterapia – na czym polega leczenie dietą i komu może pomóc?
Czy wiesz, że już w starożytnej Grecji Hipokrates, ojciec medycyny mawiał: „Niech pożywienie będzie lekarstwem, a lekarstwo pożywieniem”? Już wtedy dostrzegano wpływ diety na zdrowie. Dziś nauka to potwierdza – dietoterapia, w zależności od schorzenia, może być kluczowym elementem lub istotnie wspomagać terapię. Czym jest leczenie dietą? To znacznie więcej niż eliminacja cukru i niezdrowych tłuszczów czy leczenie otyłości! Dietoterapia znajduje zastosowanie w wielu chorobach – od metabolicznych, przez jelitowe, po wsparcie terapii onkologicznej. Dowiedz się, czym jest dietoterapia i dlaczego warto ją stosować. A jeśli chcesz działać od razu – umów się na konsultację dietetyczną w Made By Diet® i zobacz, jak dieta może poprawić Twoje zdrowie. Masz je tylko jedno!
Autorzy: mgr inż. Klaudia Buczek, mgr farm. Michał Miśta
Spis treści:
- Czym jest dietoterapia?
- Dietoterapia i jej zalety – dlaczego warto zmienić sposób odżywiania?
- Dieta jako profilaktyka i wsparcie w leczeniu chorób
- Optymalizacja stanu zdrowia poprzez odpowiednie żywienie
- Dietoterapia a poprawa jakości życia pacjentów
- Jakie składniki odżywcze wspierają dietoterapię?
- Kluczowe makro- i mikroelementy w leczeniu dietą
- Znaczenie błonnika, antyoksydantów i kwasów tłuszczowych w zdrowym żywieniu
- W jakich chorobach może pomóc dietoterapia?
- Dietoterapia w schorzeniach przewlekłych – jak żywienie wspomaga leczenie?
- Dietoterapia w chorobach układu pokarmowego
- Dietoterapia w cukrzycy i zaburzeniach metabolicznych
- Choroby układu krążenia – rola diety w profilaktyce i leczeniu
- Alergie pokarmowe i nietolerancje pokarmowe
- Choroby autoimmunologiczne – jak dieta może pomóc?
- Dietoterapia w chorobach metabolicznych i genetycznych
- Dietoterapia w chorobach nowotworowych – jak dieta wspiera organizm w trakcie leczenia onkologicznego?
- Przykładowe rodzaje dietoterapii i diet leczniczych w praktyce
- Zalecenia dietetyczne w chorobach układu krążenia – jakie zmiany warto wprowadzić?
- Dieta eliminacyjna w alergiach i nietolerancjach – jak skutecznie unikać alergenów?
- Dieta bezglutenowa w celiakii – dlaczego to jedyna skuteczna metoda leczenia?
- Modyfikacja diety podstawowej w schorzeniach przewlekłych – kluczowe zasady żywienia
- Dieta w chorobach metabolicznych – przykłady skutecznych interwencji żywieniowych
- Wsparcie żywieniowe w onkologii – dietoterapia w leczeniu nowotworów
- Wartość energetyczna diety – zapobieganie niedożywieniu i kacheksji
- Błonnik pokarmowy – rola w nowotworach układu pokarmowego
- Żywienie pacjenta onkologicznego w trakcie chemioterapii i radioterapii
- Specyfika diety w zależności od rodzaju nowotworu
- Rola diety w poprawie jakości życia pacjentów onkologicznych
- Współczesna dietoterapia – jak nowoczesne podejście do żywienia wspiera leczenie?
- Wpływ na zdrowie – dlaczego dieta może być równie ważna jak leki?
- Dieta jako wsparcie w leczeniu choroby wrzodowej
- Dietoterapia bezglutenowa – jedyna skuteczna metoda w celiakii
- Jakie są aktualne trendy w dietoterapii?
- W jakich chorobach stosowana jest nowoczesna dieta lecznicza?
- Personalizacja diety – klucz do skutecznej terapii
- Jakie korzyści dla zdrowia przynosi dietoterapia?
- Jak dietetyk może pomóc w leczeniu dietą?
- Podsumowanie – dlaczego warto skorzystać z dietoterapii?
- Bibliografia
1. Czym jest dietoterapia?
Dietoterapia (leczenie dietą) to świadome wykorzystanie diety jako formy leczenia lub wsparcia terapii w celu poprawy stanu zdrowia pacjenta. Może stanowić kluczowy element leczenia – tak jest w przypadku chorób dietozależnych – lub uzupełniać farmakoterapię. Dietoterapia, znana również jako leczenie żywieniowe, opiera się na indywidualnie dobranych zaleceniach żywieniowych dostosowanych do stanu zdrowia, stylu życia i potrzeb pacjenta. Jej skuteczność została potwierdzona naukowo, a zastosowanie obejmuje zarówno terapię, jak i profilaktykę wielu chorób.
Dietoterapia jako skuteczna forma leczenia
Dieta to nie tylko źródło energii, ale także kluczowy czynnik wpływający na zdrowie oraz przebieg wielu schorzeń. Odpowiednio zbilansowany jadłospis może łagodzić lub eliminować objawy, wspierać regenerację organizmu i poprawiać komfort życia pacjenta.
W praktyce leczenie żywieniowe opiera się na:
- wykluczeniu składników negatywnie wpływających na zdrowie (np. glutenu w celiakii, laktozy w nietolerancji laktozy, nadmiaru cukrów prostych w insulinooporności czy ograniczeniu produktów bogatych w FODMAP w zespole jelita drażliwego (IBS));
- wzbogaceniu diety o składniki wspierające organizm (np. kwasy omega-3 w chorobach serca, antyoksydanty w diecie przeciwnowotworowej czy wdrożeniu zwiększonej podaży białka w sarkopenii i rekonwalescencji);
- zmniejszaniu stanu zapalnego – przewlekły stan zapalny leży u podstaw wielu chorób, od reumatoidalnego zapalenia stawów po miażdżycę i insulinooporność. Dietoterapia przewlekłej choroby, takiej jak cukrzyca czy choroby autoimmunologiczne, koncentruje się na dostarczaniu składników przeciwzapalnych – kwasów omega-3, polifenoli i witamin antyoksydacyjnych (A, C, E), które wspierają regenerację organizmu i redukcję dolegliwości;
- wsparciu mikrobioty jelitowej – zdrowa flora bakteryjna pełni kluczową rolę w odporności, trawieniu i metabolizmie. Znaczenie błonnika pokarmowego w tym procesie jest nieocenione – pełni on funkcję prebiotyku, dostarczając pożywki dla korzystnych bakterii jelitowych, co wpływa na poprawę równowagi mikroflory. Fermentowane produkty mleczne oraz żywność bogata w polifenole (np. jagody, oliwa z oliwek, zielona herbata) również mogą wspierać różnorodność mikroflory, co ma znaczenie zwłaszcza w IBS, SIBO czy po antybiotykoterapii. Dieta pacjenta onkologicznego, szczególnie w trakcie i po chemioterapii, skupia się na odbudowie mikrobioty jelitowej, która często ulega zaburzeniom wskutek agresywnego leczenia;
- dopasowaniu jadłospisu do indywidualnych potrzeb pacjenta – z uwzględnieniem wieku, poziomu aktywności, stanu zdrowia i preferencji żywieniowych, a także szczególnych okresów, takich jak ciąża, laktacja, rekonwalescencja po operacjach czy intensywny wysiłek fizyczny u sportowców.
Dzięki temu odpowiednio dobrana dieta może leczyć, spowalniać postęp choroby, wspierać leczenie farmakologiczne, łagodzić objawy i poprawiać jakość życia.
Czy dieta może zastąpić leki?
Czy odpowiednio dobrana dieta może całkowicie zastąpić farmakoterapię? To pytanie często pojawia się w kontekście różnych schorzeń. Odpowiedź zależy jednak od rodzaju choroby i jej zaawansowania.
W niektórych przypadkach leczenie dietetyczne jest podstawową i najskuteczniejszą formą terapii, eliminując potrzebę stosowania leków. Dobrym przykładem jest otyłość – zmiana nawyków żywieniowych i stylu życia stanowi klucz do redukcji masy ciała oraz poprawy parametrów metabolicznych. Dieta, połączona z regularną aktywnością fizyczną, może obniżyć poziom glukozy i frakcji LDL cholesterolu we krwi, zmniejszyć insulinooporność i poprawić funkcjonowanie układu sercowo-naczyniowego. W wielu przypadkach pozwala uniknąć farmakoterapii odchudzającej, a nawet interwencji chirurgicznych, takich jak operacje bariatryczne [10, 15].
Zdjęcie 1. Leczenie otyłości. Dietoterapia odgrywa kluczową rolę w leczeniu przewlekłej choroby, jaką jest choroba otyłościowa. Modyfikacja diety i zdrowe odżywianie mogą prowadzić do trwałych zmian w sylwetce i poprawy zdrowia, co doskonale pokazuje transformacja na zdjęciu. Odpowiednio dobrana strategia żywieniowa to fundament skutecznego leczenia otyłości, a w połączeniu z aktywnością fizyczną pozwala nie tylko na redukcję masy ciała, ale także na budowanie zdrowej, sportowej sylwetki. Dietoterapia otyłości to jednak nie tylko kwestia wyglądu – nadmierna masa ciała wiąże się z przewlekłym stanem zapalnym, który może zwiększać ryzyko powikłań metabolicznych, chorób sercowo-naczyniowych, a nawet przyczyniać się do rozwoju choroby nowotworowej.
Podobnie w celiakii leczenie dietetyczne jest jedyną skuteczną metodą – dietoterapia bezglutenowa polegająca na ścisłej eliminacji glutenu zapobiega stanom zapalnym i uszkodzeniu kosmków jelitowych [15, 32, 37, 43]. Również w alergiach pokarmowych wyeliminowanie alergenu może sprawić, że stosowanie leków przeciwhistaminowych czy sterydowych nie będzie konieczne [15, 32, 44].
Jednak nie zawsze dieta jest w stanie całkowicie zastąpić leczenie farmakologiczne – w wielu przypadkach może jedynie zmniejszyć zapotrzebowanie na leki.
Przykładem jest cukrzyca typu 2 – przewlekła choroba metaboliczna, w której insulina działa mniej skutecznie, utrudniając transport glukozy do tkanek i prowadząc do podwyższonego poziomu cukru we krwi. Odpowiednia dieta, bogata w błonnik, produkty o niskim indeksie glikemicznym i zdrowe tłuszcze, w połączeniu z aktywnością fizyczną, zwiększa wrażliwość komórek na insulinę. To z kolei ułatwia kontrolę glikemii i może zmniejszyć zapotrzebowanie na leki przeciwcukrzycowe. U niektórych pacjentów, zwłaszcza we wczesnym stadium choroby, zmiana stylu życia może doprowadzić do remisji, czyli normalizacji poziomu glukozy we krwi bez konieczności farmakoterapii [3, 28, 30, 33].
Podobny mechanizm działa w nadciśnieniu tętniczym – chorobie, w której utrzymujące się podwyższone ciśnienie krwi zwiększa ryzyko zawału serca, udaru mózgu i niewydolności serca. Dieta DASH (Dietary Approaches to Stop Hypertension), opracowana specjalnie w celu obniżenia ciśnienia tętniczego, odgrywa kluczową rolę w jego regulacji. Opiera się na wysokim spożyciu warzyw, owoców, produktów pełnoziarnistych, orzechów, roślin strączkowych i niskotłuszczowych produktów mlecznych, a jednocześnie ogranicza sól, czerwone mięso, przetworzoną żywność oraz cukry proste. Dieta ta dostarcza dużych ilości potasu (obecnego w warzywach, owocach i orzechach), magnezu oraz zdrowych tłuszczów, co pomaga regulować ciśnienie, poprawiając równowagę elektrolitową i rozszerzając naczynia krwionośne. Odpowiednie zmiany żywieniowe mogą ograniczyć potrzebę stosowania leków hipotensyjnych lub poprawić ich skuteczność [45, 46].
Dieta lecznicza a farmakoterapia – jak skutecznie je łączyć?
W wielu przypadkach prawidłowe żywienie i farmakoterapia powinny się wzajemnie uzupełniać. Dieta, jako element leczenia chorób, może nie tylko zwiększyć skuteczność leków, ale także zmniejszyć ryzyko ich skutków ubocznych, takich jak problemy żołądkowe, osłabienie odporności czy zaburzenia metaboliczne.
Dieta a leki – co warto wiedzieć?
Wiele składników odżywczych wpływa na wchłanianie substancji czynnych leków, ich metabolizm i skuteczność działania. Na przykład produkty bogate w błonnik mogą spowolnić wchłanianie niektórych produktów leczniczych, co z kolei wpływa na ich działanie. Z kolei grejpfrut – choć zdrowy – może zaburzać metabolizm leków stosowanych w nadciśnieniu tętniczym czy podwyższonym poziomie cholesterolu, zwiększając ryzyko działań niepożądanych.
Przykłady połączenia farmakoterapii z dietoterapią
Leczenie dietetyczne odgrywa kluczową rolę w wielu schorzeniach, zwłaszcza tych związanych z zaburzeniami metabolicznymi. Odpowiednio dobrana dieta może nie tylko wspierać działanie leków, ale także zmniejszać ich dawki i ograniczać skutki uboczne. Oto wybrane choroby, w których połączenie farmakoterapii z dietoterapią przynosi udokumentowane, bardzo korzystne efekty:
- Niealkoholowa stłuszczeniowa choroba wątroby (NAFLD, ang. Non-Alcoholic Fatty Liver Disease) to schorzenie charakteryzujące się nagromadzeniem tłuszczu w komórkach wątroby (hepatocytach), niezwiązanym z nadmiernym spożyciem alkoholu. Może prowadzić do stanu zapalnego tzw. niealkoholowego stłuszczeniowego zapalenia wątroby (NASH, ang. Non-Alcoholic Steatohepatitis ) a w zaawansowanych przypadkach nawet do marskości wątroby. Redukcja masy ciała oraz zmniejszenie spożycia nasyconych tłuszczów i cukrów prostych mogą zahamować postęp choroby, a nawet doprowadzić do regresji stłuszczenia wątroby. W połączeniu z lekami, takimi jak pioglitazon, lub suplementacją kwasami omega-3, dieta jest kluczowym elementem terapii [5, 27, 39].
- Zespół policystycznych jajników (PCOS, ang. Polycystic Ovary Syndrome) to zaburzenie hormonalne, które często wiąże się z insulinoopornością, nieregularnymi miesiączkami, nadmiernym owłosieniem i trudnościami w redukcji masy ciała. Schorzenie to zwiększa ryzyko cukrzycy typu 2 oraz chorób sercowo-naczyniowych.
Farmakoterapia najczęściej obejmuje metforminę, która poprawia wrażliwość na insulinę, oraz antykoncepcję hormonalną regulującą poziom hormonów. Odpowiednia dieta stanowi jednak kluczowy element terapii – spożywanie produktów bogatych w błonnik, o niskim indeksie glikemicznym oraz zawierających zdrowe tłuszcze (np. oliwa z oliwek, awokado, orzechy) pomaga stabilizować poziom glukozy i insuliny, co może łagodzić objawy PCOS. Ograniczenie przetworzonej żywności i cukrów prostych dodatkowo wspomaga redukcję masy ciała, co poprawia równowagę hormonalną i zwiększa skuteczność leczenia [26, 47].
- Choroba refluksowa przełyku (GERD, ang. GastroEsophageal Reflux Disease) to przewlekłe schorzenie przewodu pokarmowego, w którym osłabienie dolnego zwieracza przełyku powoduje cofanie się kwaśnej treści żołądkowej. Objawia się to zgagą, pieczeniem w klatce piersiowej, odbijaniem oraz nieprzyjemnym posmakiem w ustach. Nieleczona może prowadzić do uszkodzenia błony śluzowej przełyku, przełyku Barretta, a nawet zwiększonego ryzyka nowotworu.
Podstawą terapii są inhibitory pompy protonowej (IPP), które zmniejszają wydzielanie kwasu żołądkowego. Ich długotrwałe stosowanie może jednak zaburzać wchłanianie składników odżywczych, takich jak wapń, magnez i witamina B12, co zwiększa ryzyko osteoporozy i innych powikłań metabolicznych.
Właściwie dobrana dieta i zmiana stylu życia mogą znacząco poprawić komfort pacjenta i ograniczyć konieczność stosowania leków. Unikanie tłustych, ciężkostrawnych potraw, kawy, alkoholu oraz spożywania posiłków tuż przed snem pomaga zmniejszyć epizody refluksu. Z kolei spożywanie mniejszych porcji i zwiększenie podaży błonnika wspiera prawidłową motorykę przewodu pokarmowego, redukując ryzyko cofania się treści żołądkowej do przełyku [40, 41, 42].
Indywidualne podejście kluczem do sukcesu
Nie każda dieta działa tak samo na wszystkich – to, co pomaga jednej osobie, u innej może być nieskuteczne lub wręcz szkodliwe. Chociaż można leczyć i wspomagać choroby dietą oraz za pomocą odpowiednio dobranej suplementacji, skuteczne leczenie dietetyczne pacjenta wymaga indywidualnego podejścia. Kluczową rolę odgrywa współpraca z dietetykiem klinicznym, który dopasuje sposób żywienia do wyników badań, stylu życia, specyfiki choroby i występujących dolegliwości.
Zdjęcie 2. Świeżo wyciśnięty sok grejpfrutowy to bogate źródło witaminy C, antyoksydantów i flawonoidów, jednak zawiera także inhibitory enzymów wątrobowych, które mogą wpływać na metabolizm niektórych leków. Składniki diety obecne w grejpfrutach, zwłaszcza furanokumaryny, hamują działanie enzymu CYP3A4 w wątrobie, co może prowadzić do zwiększonego stężenia leków we krwi i nasilenia ich działania. Z tego względu nie zaleca się popijania leków sokiem grejpfrutowym, aby uniknąć niepożądanych efektów. Przykład ten ilustruje kluczowe znaczenie diety w farmakoterapii, pokazując, jak niektóre czynniki żywieniowe mogą wpływać zarówno pozytywnie jak i negatywnie na skuteczność i bezpieczeństwo stosowanych leków.
Jak działa dietoterapia? Mechanizmy wpływu żywienia na zdrowie
Leczenie dietetyczne działa na organizm wielopoziomowo – reguluje metabolizm, wpływa na mikroflorę jelitową, kontroluje stan zapalny i wspomaga regenerację. Odpowiednio zbilansowana dieta nie tylko dostarcza niezbędnych składników odżywczych, ale także wpływa na funkcjonowanie kluczowych układów organizmu, co ma fundamentalne znaczenie w profilaktyce i terapii wielu schorzeń.
Oto główne mechanizmy działania dietoterapii:
1. Działanie przeciwzapalne – dieta zmniejsza przewlekły stan zapalny.
Przewlekły stan zapalny jest jednym z głównych czynników rozwoju chorób, takich jak miażdżyca, cukrzyca typu 2, choroby autoimmunologiczne i przewlekłe schorzenia układu pokarmowego. Antyoksydanty (witaminy C i E, polifenole), zdrowe tłuszcze (kwasy omega-3) oraz błonnik pokarmowy pomagają neutralizować wolne rodniki, redukować stan zapalny i wspierać regenerację tkanek.
2. Zdrowa mikroflora jelitowa – wpływ na odporność i trawienie.
Jelita pełnią kluczową rolę w regulacji odporności oraz metabolizmu. Dieta bogata w błonnik, probiotyki i produkty fermentowane wspiera rozwój korzystnej mikroflory, co wpływa na lepsze trawienie, wchłanianie składników odżywczych oraz odporność. Prawidłowa mikroflora jelitowa jest istotna w leczeniu zespołu jelita drażliwego (IBS), SIBO oraz dysbiozy jelitowej.
3. Regulacja gospodarki cukrowej – stabilizacja poziomu glukozy i insuliny.
Kontrola poziomu glukozy we krwi jest kluczowa dla prewencji i leczenia cukrzycy typu 2 oraz insulinooporności. Węglowodany o niskim indeksie glikemicznym (pełnoziarniste produkty, warzywa), błonnik oraz zdrowe tłuszcze pomagają spowolnić wchłanianie glukozy, zmniejszając ryzyko gwałtownych skoków insuliny i hipoglikemii reaktywnej.
4. Eliminacja toksycznych składników diety – niezbędna w chorobach metabolicznych
Niektóre choroby metaboliczne, takie jak galaktozemia, fruktozemia czy fenyloketonuria, wymagają ścisłej eliminacji określonych składników pokarmowych. W tych przypadkach odpowiednia dieta jest jedyną skuteczną formą leczenia, pozwalającą uniknąć powikłań i wspierającą prawidłowe funkcjonowanie organizmu.
5. Wsparcie układu krążenia – wpływ na ciśnienie i profil lipidowy.
Zdrowa dieta ma istotny wpływ na układ sercowo-naczyniowy. Ograniczenie spożycia sodu, tłuszczów trans i cukrów prostych, a jednocześnie zwiększenie podaży kwasów omega-3, błonnika i antyoksydantów, pomaga obniżyć ciśnienie krwi i poprawić profil lipidowy.
6. Zdrowie nerek – rola diety w spowalnianiu postępu choroby
Dietoterapia przewlekłej choroby nerek odgrywa kluczową rolę w zmniejszaniu obciążenia nerek oraz spowalnianiu progresji PChN (ang. Chronic Kidney Disease, CKD). Odpowiednia podaż białka, sodu i fosforu, a w zaawansowanych stadiach także potasu, pomaga utrzymać równowagę elektrolitową i ograniczyć powikłania metaboliczne. U pacjentów z przewlekłą niewydolnością nerek (ang. Chronic Kidney Failure, CKF) dostosowanie diety może opóźnić konieczność dializoterapii oraz poprawić jakość życia [21, 50, 51].
7. Równowaga hormonalna – rola diety w chorobach tarczycy i PCOS.
Hormony regulują metabolizm, płodność i funkcje układu nerwowego, a dieta może wpływać na ich równowagę.
- W niedoczynności tarczycy kluczowe są selen, cynk, jod oraz kwasy omega-3, które wspierają produkcję hormonów tarczycy i zmniejszają stan zapalny.
- W PCOS dieta powinna stabilizować poziom glukozy i insuliny – istotne są węglowodany o niskim IG, błonnik oraz zdrowe tłuszcze.
8. Regeneracja i odbudowa – rola diety w gojeniu i rekonwalescencji
Dieta bogata w odpowiednie składniki odżywcze wspiera procesy naprawcze organizmu.
- Żelazo, witamina B12 i kwas foliowy – niezbędne do produkcji czerwonych krwinek i zapobiegania anemii.
- Wapń, witamina D i magnez – kluczowe dla zdrowia kości i układu nerwowego.
- Cynk i selen – wspomagają regenerację tkanek i przyspieszają gojenie ran.
9. Zdrowie psychiczne i funkcje mózgu – wpływ diety na samopoczucie
Dieta wpływa na produkcję neuroprzekaźników, które regulują nastrój i funkcje poznawcze. Niedobory magnezu, kwasów omega-3 i witamin z grupy B mogą prowadzić do pogorszenia nastroju, zaburzeń snu i zwiększonego poziomu stresu. Odpowiednia dieta wspiera funkcjonowanie układu nerwowego oraz odporność na stres.
10. Kondycja skóry – wpływ diety na wygląd
Stan skóry odzwierciedla kondycję całego organizmu, a czynniki żywieniowe odgrywają kluczową rolę w jej regeneracji, nawilżeniu i ochronie przed stresem oksydacyjnym. Niedobory składników odżywczych mogą prowadzić do suchości skóry, zwiększonej podatności na podrażnienia, trądziku oraz przyspieszonego starzenia.
- Witamina C wspomaga syntezę kolagenu, który odpowiada za jędrność i elastyczność skóry.
- Kwasy omega-3 wspierają nawilżenie i barierę lipidową, chroniąc skórę przed nadmiernym przesuszeniem.
- Cynk i witamina A regulują produkcję sebum i procesy regeneracyjne naskórka, pomagając w utrzymaniu zdrowej cery.
- Antyoksydanty i mikroelementy neutralizują wolne rodniki, spowalniając procesy starzenia i wspierając naturalny blask skóry.
Zdjęcie 3. Dietoterapia jako fundament zdrowia. Kolorowe stoisko targowe pełne świeżych warzyw i owoców symbolizuje fundament zdrowego odżywiania. Dieta podstawowa, oparta na naturalnych, nieprzetworzonych produktach, stanowi kluczowy element profilaktyki zdrowotnej i wspomagania leczenia wielu schorzeń, w tym chorób przewodu pokarmowego. Dostosowane do indywidualnych potrzeb pacjentów modyfikacje diety podstawowej, takie jak dieta łatwostrawna przy problemach żołądkowo-jelitowych, dieta niskowęglowodanowa w insulinooporności czy dieta przeciwzapalna w chorobach autoimmunologicznych, mogą ograniczyć konieczność stosowania farmakoterapii i poprawić komfort życia. Odpowiednio dobrana dietoterapia to nie tylko skuteczny sposób na wspieranie zdrowia, ale także ekonomiczne i naturalne rozwiązanie, które pomaga ograniczyć koszty leczenia i zmniejszyć ryzyko powikłań zdrowotnych.
2. Dietoterapia i jej zalety – dlaczego warto zmienić sposób odżywiania?
Właściwie dobrana dieta ma ogromny wpływ na zdrowie, samopoczucie i jakość życia. Dietoterapia to nie tylko metoda wspomagająca leczenie, ale także skuteczna forma profilaktyki, która może zapobiegać wielu chorobom przewodu pokarmowego, schorzeniom metabolicznym i cywilizacyjnym. Dzięki modyfikacji sposobu żywienia organizm otrzymuje optymalne warunki do regeneracji, lepszego funkcjonowania i utrzymania równowagi metabolicznej.
Dieta jako profilaktyka i wsparcie w leczeniu chorób
Zdrowe odżywianie to kluczowy element profilaktyki chorób przewlekłych. Liczne badania wskazują, że odpowiednio zbilansowana dieta wspiera funkcjonowanie organizmu, zmniejsza ryzyko wielu schorzeń i odgrywa istotną rolę w utrzymaniu długoterminowego zdrowia.
- Dieta przeciwzapalna – zmniejsza przewlekły stan zapalny, który jest jedną z głównych przyczyn chorób cywilizacyjnych, w tym chorób sercowo-naczyniowych, cukrzycy typu 2 oraz niektórych nowotworów, np. raka jelita grubego.
- Dieta o niskim indeksie glikemicznym – stabilizuje poziom glukozy we krwi, wspomagając prewencję cukrzycy, insulinooporności oraz zmniejszając ryzyko nowotworów związanych z otyłością, takich jak rak trzustki czy rak piersi.
- Dieta śródziemnomorska – bogata w zdrowe tłuszcze, błonnik i antyoksydanty, wspiera układ sercowo-naczyniowy i nerwowy, a także zmniejsza ryzyko chorób neurodegeneracyjnych oraz niektórych nowotworów, m.in. raka jelita grubego i raka prostaty.
Dieta nie tylko zapobiega chorobom, ale także wspiera leczenie już istniejących schorzeń, takich jak otyłość, choroby autoimmunologiczne, nadciśnienie, czy zespół jelita drażliwego (IBS), a także niektóre nowotwory. Właściwe nawyki żywieniowe mogą wspomagać organizm w walce z chorobą, zmniejszyć konieczność stosowania leków, poprawić metabolizm i wspierać naturalne procesy regeneracyjne.
Optymalizacja stanu zdrowia poprzez odpowiednie żywienie
Rola składników pokarmowych nie ogranicza się jedynie do dostarczania energii – ich odpowiedni dobór może poprawić wydolność organizmu, zmniejszyć stan zapalny, wspierać regenerację tkanek i spowalniać procesy starzenia. Z kolei niekorzystne czynniki żywieniowe, takie jak nadmiar cukrów prostych, tłuszczów trans czy przetworzonej żywności, mogą przyspieszać rozwój chorób cywilizacyjnych i osłabiać odporność.
Świadoma optymalizacja diety, uwzględniająca indywidualne potrzeby organizmu, pozwala na poprawę zdrowia na wielu poziomach. Nawet drobne zmiany, takie jak zwiększenie podaży błonnika, antyoksydantów czy zdrowych tłuszczów, mogą przynieść zauważalne korzyści i stać się jedną z najlepszych inwestycji w długoterminowe zdrowie.
Dietoterapia a poprawa jakości życia pacjentów
Nawet drobne problemy trawienne mogą znacząco utrudnić a nawet uniemożliwić codzienne funkcjonowanie. Dietoterapia to skuteczne narzędzie, które pomaga nie tylko łagodzić objawy, przyspieszać regenerację organizmu ale i znacząco poprawić komfort życia.
Zakażenia pokarmowe
Zakażenie pokarmowe to częsty problem, który potrafi zrujnować dzień. Objawy takie jak nudności, wymioty czy biegunka mogą skutecznie uniemożliwić normalne funkcjonowanie. W takich przypadkach odpowiednia dieta może pomóc przyspieszyć powrót do zdrowia. Dieta lekkostrawna, składająca się z prostych produktów jak ryż, gotowane warzywa i chude białko, nie tylko łagodzi objawy, ale także wspomaga oczyszczanie organizmu, dając mu szansę na szybszą regenerację.
Zakażenie pokarmowe to częsty problem, który potrafi skutecznie zrujnować dzień. Objawy takie jak ból brzucha, nudności, wymioty czy biegunka mogą uniemożliwić normalne funkcjonowanie, ale odpowiednia dieta pomaga przyspieszyć powrót do zdrowia. Dieta lekkostrawna, składająca się z ryżu, gotowanych warzyw i chudego białka, sprawia ulgę w codziennym funkcjonowaniu, nie obciążając organizmu, który wciąż dochodzi do siebie po infekcji. Takie podejście pomaga nie tylko złagodzić objawy, ale także przyspiesza naturalne procesy oczyszczania organizmu.
Błonnik pokarmowy – wsparcie dla układu trawiennego
Często borykamy się z zaparciami, wzdęciami czy uczuciem pełności po posiłkach. Błonnik pokarmowy jest kluczowym składnikiem, który wspomaga trawienie, poprawia perystaltykę jelit i pomaga unikać tych dolegliwości. Dietetyk pomoże dobrać odpowiedni rodzaj błonnika – nie każdy błonnik działa w ten sam sposób. Rozpuszczalny błonnik, znajdujący się m.in. w owsie czy jabłkach, wspomaga regulację poziomu cukru we krwi i może łagodzić wzdęcia. Z kolei błonnik nierozpuszczalny, obecny w pełnoziarnistych produktach czy warzywach, działa oczyszczająco na jelita, zapobiegając zaparciom. Dzięki odpowiedniemu doborowi produktów, można znacząco poprawić komfort trawienny.
FODMAP – dieta dla wrażliwych jelit
Dla osób cierpiących na zespół jelita drażliwego (IBS), codzienne dolegliwości, takie jak wzdęcia, bóle brzucha czy nieregularne wypróżnienia, mogą stać się prawdziwym utrapieniem. Dieta FODMAP, która polega na eliminacji fermentujących węglowodanów, może pomóc w łagodzeniu tych objawów. Unikanie produktów takich jak cebula, czosnek, mleko czy niektóre owoce, daje ulgę i przywraca równowagę w układzie pokarmowym, poprawiając komfort życia na co dzień. Należy jednak pamiętać, że dieta low FODMAP nie jest dietą na całe życie, lecz jedynie krótkotrwałą terapią żywieniową, której celem jest identyfikacja składników diety nasilających dolegliwości
Sportowcy – jak żywienie okołowysiłkowe wpływa na komfort startu i regenerację
W przypadku sportowców, zwłaszcza biegaczy długodystansowych, takich jak uczestnicy półmaratonów czy maratonów, żywienie okołowysiłkowe ma kluczowe znaczenie dla komfortu zarówno w trakcie, jak i po wysiłku. Niewłaściwa dieta przed zawodami może prowadzić do problemów żołądkowo-jelitowych, takich jak wzdęcia, ból brzucha czy uczucie ciężkości. Odpowiednia dieta łatwostrawna, bogata w łatwo przyswajalne węglowodany, zapewni energię niezbędną do dobrego startu, minimalizując ryzyko dolegliwości trawiennych.
Odpowiednie żywienie jest równie istotne po wysiłku. Dieta bogata w białka i węglowodany wspiera regenerację mięśni i odbudowę glikogenu, a unikanie produktów, które mogą powodować fermentację w jelitach, pozwala na szybszy powrót do formy. Dobrze dobrane żywienie okołowysiłkowe umożliwia sportowcom pełną regenerację i powrót do treningów bez problemów żołądkowo-jelitowych.
Zdjęcie 4. Żywienie w sporcie. Wartość energetyczna diety sportowca odgrywa kluczową rolę w jego wydolności i regeneracji – odpowiednio dobrany posiłek okołowysiłkowy dostarcza energii do startu i wspiera procesy odnowy po wysiłku. Strategiczne podejście do żywienia, w tym trening jelita, może zmniejszyć ryzyko zaburzeń żołądkowo-jelitowych indukowanych wysiłkiem, które są częstą przyczyną dyskomfortu u sportowców. Optymalizacja diety pełni również istotną rolę w profilaktyce chorób przewodu pokarmowego, wspierając zdrowie jelit i lepszą adaptację do obciążeń treningowych.
Jakie składniki odżywcze wspierają dietoterapię?
Dietoterapia opiera się na świadomym doborze składników odżywczych, które wspierają regenerację organizmu, równowagę metaboliczną i funkcjonowanie układów: trawiennego, odpornościowego oraz nerwowego. Makroskładniki (białka, tłuszcze, węglowodany) dostarczają energii i budulca dla komórek, a mikroskładniki (witaminy, minerały, antyoksydanty) regulują liczne procesy metaboliczne i wpływają na ochronę zdrowia. Błonnik wspiera pracę jelit, wpływa na gospodarkę glukozowo-insulinową i przyczynia się do utrzymania prawidłowej masy ciała. Antyoksydanty pomagają neutralizować wolne rodniki, wspierają mechanizmy obronne organizmu i mogą zmniejszać stres oksydacyjny. Kwasy tłuszczowe omega-3 pełnią istotną rolę w regulacji procesów zapalnych, wspierają zdrowie układu sercowo-naczyniowego i mogą korzystnie wpływać na funkcjonowanie mózgu. Odpowiednie połączenie tych składników w diecie stanowi kluczowy element profilaktyki oraz wsparcia leczenia wielu schorzeń.
Kluczowe makro- i mikroelementy w leczeniu dietą
Makroelementy, czyli makroskładniki są fundamentem każdej diety, ale ich odpowiedni dobór i wzajemne proporcje mają szczególne znaczenie w leczeniu i regeneracji organizmu.
- Białko wspomaga odbudowę tkanek, w tym mięśni po wysiłku fizycznym i infekcjach. Odgrywa szczególną rolę w żywieniu pacjentów onkologicznych którzy często borykają się z wyniszczeniem organizmu połączonym z utratą masy mięśniowej, tzw. kacheksją nowotworową a także trudnościami w utrzymaniu prawidłowej wagi ciała.
- Węglowodany, zwłaszcza te złożone, dostarczają energii, nie obciążając układu trawiennego, kluczowe w leczeniu cukrzycy.
- Odpowiednie tłuszcze (zwłaszcza omega-3) mają działanie przeciwzapalne, wspomagając procesy zdrowienia.
Mikroskładniki, takie jak witaminy i minerały, pełnią niezwykle ważną rolę w naszym organizmie, wspierając szereg procesów, które są niezbędne do prawidłowego funkcjonowania. Rola składników pokarmowych, takich jak witamina D, żelazo, selen, jod, cynk, magnez i potas, jest nieoceniona w utrzymaniu zdrowia, poprawie regeneracji organizmu oraz wspieraniu odporności.
- Witamina C to jeden z najważniejszych składników wspierających układ odpornościowy, pomagając w walce z infekcjami i wspomagając procesy regeneracyjne. Jest także kluczowa w produkcji kolagenu, który wpływa na zdrowie skóry, więzadeł i stawów. Witamina C działa również jako silny antyoksydant, neutralizując wolne rodniki, które mogą przyczyniać się do uszkodzenia komórek i stanów zapalnych w organizmie.
- Witamina D, szczególnie w okresie zimowym, gdy nasza ekspozycja na słońce jest ograniczona, pełni niezwykle istotną rolę w utrzymaniu zdrowych kości i mięśni. Pomaga w wchłanianiu wapnia i fosforu, a jej niedobór może prowadzić do osłabienia układu kostnego, bólu mięśniowego i zwiększonego ryzyka złamań. Ponadto, witamina D wpływa na funkcjonowanie układu odpornościowego, pomagając organizmowi walczyć z infekcjami.
- Żelazo to kolejny mikroskładnik, którego niedobór jest jednym z najczęstszych wśród populacji. Żelazo jest niezbędne do produkcji hemoglobiny, która transportuje tlen do komórek organizmu. Niedobór żelaza może prowadzić do anemii, osłabienia, zmniejszenia energii oraz problemów z koncentracją. Szczególnie ważne jest dostarczanie żelaza w diecie wegetariańskiej i wegańskiej, gdzie wchłanianie go z roślinnych źródeł może być mniej efektywne.
- Selen, podobnie jak witamina C, pełni rolę antyoksydantu, wspierając ochronę komórek przed stresem oksydacyjnym. Ma także znaczenie w utrzymaniu zdrowego układu odpornościowego i tarczycy. Jego niedobór może prowadzić do osłabienia odporności, zaburzeń hormonalnych, a także zwiększonego ryzyka chorób serca.
- Cynk jest niezbędny do prawidłowego funkcjonowania układu odpornościowego, pomaga w gojeniu ran oraz w produkcji białek i DNA. Cynk jest również ważny dla zdrowia skóry, wzrostu i podziału komórek. Niedobór cynku może prowadzić do osłabienia odporności, problemów skórnych (np. trądzik) oraz trudności w gojeniu ran.
- Potas i magnez to minerały, które są kluczowe dla prawidłowego funkcjonowania układu nerwowego i mięśniowego. Potas reguluje równowagę wodno-elektrolitową w organizmie i wpływa na pracę serca, a magnez pomaga w relaksacji mięśni i układzie nerwowym. Niedobory potasu i magnezu mogą prowadzić do skurczów mięśni, osłabienia, nieregularnego rytmu serca i problemów z koncentracją.
- Jod jest kluczowy dla funkcjonowania tarczycy, a jego niedobór może prowadzić do zaburzeń hormonalnych, zmniejszenia energii, a nawet rozwoju wola tarczycowego. Współczesna dieta, uboga w jod (szczególnie w regionach, gdzie woda jest uboga w ten pierwiastek), może prowadzić do niedoborów, które negatywnie wpływają na metabolizm.
Niedobory wspomnianych mikroskładników, są powszechne w społeczeństwie, a ich konsekwencje mogą znacząco wpłynąć na zdrowie i jakość życia. Właściwy dobór składników odżywczych i ich obecność w codziennej diecie może wspierać zdrowie, poprawiać regenerację organizmu i wspomagać proces zdrowienia.
Znaczenie błonnika, antyoksydantów i kwasów tłuszczowych w zdrowym żywieniu
W stosowaniu diet wspomagających zdrowie kluczową rolę odgrywają składniki o potwierdzonym działaniu prozdrowotnym. Wspierają układ trawienny, odpornościowy i pomagają w redukcji stanów zapalnych, które są jednym z głównych czynników prowadzących do chorób przewlekłych. Błonnik, antyoksydanty i kwasy tłuszczowe omega-3 to trzy filary zdrowego odżywiania, które mogą poprawić samopoczucie, przyspieszyć regenerację organizmu i wspierać leczenie wielu schorzeń.
Jak działają te składniki? Błonnik reguluje trawienie i oczyszcza organizm, antyoksydanty chronią komórki przed stresem oksydacyjnym, a kwasy omega-3 mają silne właściwości przeciwzapalne, kluczowe w terapii chorób metabolicznych i autoimmunologicznych. Odpowiednia podaż tych składników w codziennej diecie może stanowić fundament skutecznej profilaktyki i wsparcia leczenia wielu chorób.
Błonnik – klucz do zdrowego trawienia i profilaktyki chorób
Błonnik pokarmowy to jeden z najważniejszych składników w stosowaniu diet wspierających pracę jelit i ogólną równowagę metaboliczną. Reguluje perystaltykę jelit, poprawia regularność wypróżnień i zapobiega zaparciom, co jest szczególnie istotne dla osób z problemami trawiennymi.
- Błonnik rozpuszczalny, obecny w owocach, roślinach strączkowych i owsie, stabilizuje poziom glukozy we krwi i wspomaga rozwój korzystnej mikrobioty jelitowej.
- Błonnik nierozpuszczalny, występujący w pełnoziarnistych produktach, warzywach i nasionach, przyspiesza pasaż jelitowy, ułatwia oczyszczanie organizmu i wspiera detoksykację.
Regularne spożywanie błonnika nie tylko poprawia pracę układu trawiennego, ale również zmniejsza ryzyko nowotworów jelita grubego, obniża poziom cholesterolu i sprzyja utrzymaniu zdrowej masy ciała.
Antyoksydanty – tarcza ochronna dla organizmu
Antyoksydanty to naturalne związki, które neutralizują wolne rodniki, spowalniając procesy starzenia i redukując przewlekły stan zapalny. Ich odpowiednia podaż w stosowaniu diet leczniczych jest kluczowa dla ochrony organizmu przed stresem oksydacyjnym, który może przyczyniać się do rozwoju cukrzycy, chorób serca, a nawet nowotworów.
Gdzie je znajdziesz?
- Witamina C – obecna w owocach jagodowych, cytrusach i papryce, wzmacnia odporność i przyspiesza regenerację komórek.
- Witamina E – zawarta w orzechach, olejach roślinnych i zielonych warzywach, chroni błony komórkowe przed uszkodzeniami.
- Polifenole – znajdujące się w zielonej herbacie, czerwonym winie i gorzkiej czekoladzie, wykazują działanie przeciwzapalne i wspierają pracę układu sercowo-naczyniowego.
Regularne spożywanie produktów bogatych w antyoksydanty pomaga nie tylko zmniejszyć stan zapalny, ale także poprawia kondycję skóry, wspiera odporność i chroni przed chorobami neurodegeneracyjnymi.
Kwasy omega-3 – potężna broń przeciw stanom zapalnym
Kwasy tłuszczowe omega-3 to jeden z najsilniejszych naturalnych regulatorów stanów zapalnych w organizmie. Ich odpowiednia podaż w stosowaniu diet prozdrowotnych jest kluczowa dla osób zmagających się z chorobami metabolicznymi, sercowo-naczyniowymi czy autoimmunologicznymi.
Najlepsze źródła omega-3:
- Tłuste ryby morskie (łosoś, makrela, sardynki) – wspierają serce i układ nerwowy.
- Nasiona chia, siemię lniane, orzechy włoskie – poprawiają elastyczność naczyń krwionośnych.
- Olej lniany i olej z wiesiołka – łagodzą stany zapalne i wspomagają regenerację komórek.
Dieta bogata w omega-3 zmniejsza ryzyko miażdżycy, poprawia kondycję mózgu i redukuje objawy chorób zapalnych jelit, takich jak wrzodziejące zapalenie jelita grubego. Dodatkowo, ich regularne spożycie może poprawiać funkcjonowanie układu nerwowego, zmniejszać ryzyko depresji i wspierać procesy regeneracyjne organizmu.
Zdjęcie 5. Czarnuszka (Nigella sativa) i jej olej to prawdziwy superfood w dietoterapii! Dzięki zawartości tymochinonu, silnego przeciwutleniacza, wykazuje działanie przeciwzapalne, immunomodulujące i wspierające układ pokarmowy. Regularne spożycie może łagodzić objawy alergii, wspomagać trawienie i regulować poziom cukru we krwi. W dietoterapii stosuje się ją także w chorobach przewodu pokarmowego, insulinooporności oraz w dietach przeciwzapalnych. Można dodawać ją do sałatek, pieczywa, a olej stosować jako zdrowy dodatek do posiłków.
3. W jakich chorobach może pomóc dietoterapia?
Dieta to nie tylko sposób odżywiania, ale również skuteczne narzędzie terapeutyczne, które może wspierać leczenie wielu schorzeń i poprawiać jakość życia pacjentów. Rola składników pokarmowych w zdrowiu człowieka jest fundamentalna – dostarczane wraz z dietą makro- i mikroelementy wpływają na funkcjonowanie układu trawiennego, gospodarkę hormonalną, odporność oraz regulację stanu zapalnego w organizmie. W wielu chorobach czynniki żywieniowe mogą przyspieszać lub spowalniać postęp schorzenia, dlatego dietoterapia często stanowi kluczowy element leczenia.
Dieta może wspierać leczenie na kilka sposobów:
- Zmniejszać stan zapalny w organizmie, co ma istotne znaczenie w chorobach autoimmunologicznych, takich jak reumatoidalne zapalenie stawów czy nieswoiste choroby zapalne jelit.
- Regulować poziom glukozy i insuliny, co jest kluczowe dla pacjentów z cukrzycą typu 2 i insulinoopornością.
- Eliminować składniki szkodliwe, co jest niezbędne w przypadku alergii pokarmowych oraz chorób metabolicznych, takich jak fenyloketonuria czy galaktozemia, w których stosuje się dostosowane do indywidualnych potrzeb pacjenta diety eliminacyjne.
- Wspierać mikrobiotę jelitową, co ma znaczenie nie tylko w chorobach układu pokarmowego, ale również w regulacji odporności i procesach przeciwzapalnych. Dieta bogata w błonnik, fermentowane produkty i prebiotyki może poprawić równowagę mikroflory jelitowej, co wpływa na lepszą kontrolę wielu chorób przewlekłych.
- Łagodzić skutki uboczne leczenia, wspierając organizm w regeneracji i zmniejszając obciążenie układu pokarmowego. Na przykład u pacjentów onkologicznych odpowiednio dobrana dieta może minimalizować nudności, poprawiać wchłanianie składników odżywczych i wspierać odbudowę sił witalnych.
Poniżej omówiliśmy konkretne schorzenia i sposoby, w jakie dietoterapia wspiera organizm w ich leczeniu.
Dietoterapia w schorzeniach przewlekłych – jak żywienie wspomaga leczenie?
Choroby przewlekłe to schorzenia, które utrzymują się przez długi czas, często przez całe życie, i mogą stopniowo postępować, wpływając na różne układy organizmu. W przeciwieństwie do ostrych chorób, które rozwijają się nagle i często mogą zostać szybko wyleczone, choroby przewlekłe wymagają długoterminowego zarządzania, w tym odpowiedniego stylu życia i diety.
Do najczęstszych chorób przewlekłych należą:
- Cukrzyca – organizm ma trudności z regulacją poziomu cukru we krwi, co prowadzi do insulinooporności i powikłań metabolicznych.
- Nadciśnienie tętnicze i miażdżyca – przewlekle podwyższone ciśnienie i zaburzenia lipidowe zwiększają ryzyko udaru i zawału serca.
- Choroby autoimmunologiczne – np. Hashimoto czy reumatoidalne zapalenie stawów, w których układ odpornościowy atakuje własne tkanki.
- Nieswoiste choroby zapalne jelit – takie jak choroba Leśniowskiego-Crohna, które prowadzą do stanów zapalnych w przewodzie pokarmowym.
- Nowotwory – niekontrolowany rozrost komórek może osłabiać organizm i prowadzić do wyniszczenia.
Leczenie tych schorzeń często wymaga stosowania farmakoterapii, jednak odpowiednia dieta odgrywa kluczową rolę we wspomaganiu leczenia i poprawie jakości życia. Właściwie dobrane składniki odżywcze mogą zmniejszać stan zapalny, stabilizować poziom glukozy, wspierać metabolizm i wzmacniać odporność, co pomaga w lepszej kontroli choroby i ograniczaniu jej objawów.
Dieta w chorobach przewlekłych nie jest jednorodna – każda jednostka chorobowa wymaga innego podejścia żywieniowego. Diety eliminacyjne, dieta łatwostrawna, dieta bogatoresztkowa – każda z nich, dobrana w zależności od stanu zdrowia, może stać się skutecznym wsparciem w leczeniu. Odpowiednie żywienie to nie tylko element terapii, ale również sposób na poprawę codziennego funkcjonowania i lepsze samopoczucie.
Dietoterapia w chorobach układu pokarmowego
Schorzenia przewodu pokarmowego mogą znacząco obniżać jakość życia, powodując dolegliwości bólowe, problemy z trawieniem oraz zaburzenia wchłaniania składników odżywczych. Często mają one charakter przewlekły i wymagają indywidualnego podejścia dietetycznego, które pomaga kontrolować objawy i wspierać proces regeneracji układu trawiennego. Odpowiednia dieta może zmniejszać stan zapalny, ograniczać podrażnienia błony śluzowej przewodu pokarmowego oraz regulować perystaltykę jelit.
Do najczęstszych chorób układu pokarmowego, w których dietoterapia odgrywa kluczową rolę, należą:
- Celiakia (ang. Celiac Disease) – to autoimmunologiczna choroba, w której spożycie glutenu prowadzi do uszkodzenia kosmków jelitowych i zaburzeń wchłaniania składników odżywczych. Objawia się przewlekłą biegunką, utratą masy ciała, niedoborami pokarmowymi oraz zmianami skórnymi. Jedyną skuteczną formą leczenia jest ścisła, dożywotnia dieta bezglutenowa, która pozwala na regenerację jelit i poprawę stanu zdrowia [15, 32, 43].
- Refluks żołądkowo-przełykowy (GERD, ang. GastroEsophageal Reflux Disease) – to schorzenie, w którym kwaśna treść żołądkowa cofa się do przełyku, powodując zgagę i uczucie pieczenia w klatce piersiowej. W skrajnych przypadkach może prowadzić do uszkodzenia przełyku. Dieta w refluksie powinna eliminować tłuste i smażone potrawy, kwaśne owoce, czekoladę, kofeinę i alkohol. Istotne jest również unikanie jedzenia na krótko przed snem oraz spożywanie mniejszych porcji [40, 41, 42].
- Nieswoiste choroby zapalne jelit (choroba Leśniowskiego-Crohna, wrzodziejące zapalenie jelita grubego) – to schorzenia autoimmunologiczne, w których układ odpornościowy atakuje błonę śluzową jelit, powodując przewlekłe biegunki, ból brzucha, osłabienie i utratę masy ciała. W okresach zaostrzeń zalecana jest dieta łatwostrawna, ograniczenie błonnika i eliminacja produktów drażniących jelita (np. nabiału, surowych warzyw, produktów pełnoziarnistych). W remisji natomiast wprowadza się dietę bogatoresztkową, wspierającą regenerację jelit i równowagę mikroflory [6].
Podsumowując, dieta w chorobach układu pokarmowego powinna być dostosowana do fazy choroby i indywidualnych tolerancji pacjenta. Odpowiedni dobór składników może nie tylko złagodzić objawy, ale również wspomagać proces regeneracji układu trawiennego.
Dietoterapia w cukrzycy i zaburzeniach metabolicznych
Cukrzyca typu 2, insulinooporność i hipoglikemia reaktywna to schorzenia związane z zaburzoną gospodarką glukozowo-insulinową. Każde z nich ma nieco inny mechanizm, ale wspólnym celem terapii jest stabilizacja poziomu cukru we krwi i poprawa wrażliwości komórek na insulinę.
- Cukrzyca typu 2 – w tej chorobie organizm stopniowo traci zdolność do efektywnego wykorzystywania insuliny, co prowadzi do przewlekłej hiperglikemii i uszkodzenia naczyń krwionośnych oraz narządów. Dieta powinna opierać się na produktach o niskim indeksie glikemicznym (np. warzywa, pełnoziarniste produkty zbożowe, nasiona roślin strączkowych), błonniku oraz zdrowych tłuszczach, które spowalniają wchłanianie cukru i stabilizują poziom glukozy we krwi [3, 28, 33].
- Insulinooporność – to stan, w którym komórki organizmu przestają prawidłowo reagować na insulinę, przez co trzustka musi produkować jej coraz więcej. Z czasem prowadzi to do rozwoju cukrzycy typu 2. W leczeniu insulinooporności kluczowa jest dieta o niskim ładunku glikemicznym, eliminacja nadmiaru cukrów prostych oraz regularne posiłki zapobiegające nagłym skokom insuliny [15, 47].
- Hipoglikemia reaktywna – to zaburzenie, w którym po spożyciu posiłku o wysokiej zawartości węglowodanów dochodzi do gwałtownego wzrostu poziomu glukozy, a następnie jego szybkiego spadku, co wywołuje osłabienie, drżenie rąk, potliwość i uczucie niepokoju. Dieta w hipoglikemii reaktywnej powinna opierać się na produktach bogatych w błonnik, białko i zdrowe tłuszcze, które stabilizują poziom cukru we krwi i zapobiegają nagłym wahaniom glikemii [15, 32].
Dieta w cukrzycy i zaburzeniach metabolicznych to nie tylko sposób na regulację poziomu glukozy, ale również na profilaktykę powikłań, takich jak miażdżyca czy nadciśnienie. Odpowiednie nawyki żywieniowe mogą opóźnić konieczność stosowania leków, a w niektórych przypadkach – nawet ograniczyć ich dawki.
Choroby układu krążenia – rola diety w profilaktyce i leczeniu
Choroby układu krążenia to jedna z głównych przyczyn zgonów na świecie. Ich rozwój jest często związany z nieprawidłową dietą, siedzącym trybem życia oraz przewlekłym stanem zapalnym w organizmie. Nadmierne spożycie tłuszczów nasyconych, cukrów prostych i soli przyczynia się do pogorszenia funkcjonowania naczyń krwionośnych, podwyższenia poziomu cholesterolu i nadciśnienia tętniczego. Dieta odgrywa kluczową rolę zarówno w profilaktyce, jak i leczeniu tych schorzeń.
- Miażdżyca – przewlekła choroba, w której dochodzi do odkładania się blaszki miażdżycowej w ścianach tętnic, co prowadzi do ich zwężenia i utrudnienia przepływu krwi. W konsekwencji może dojść do zawału serca lub udaru mózgu. W profilaktyce i leczeniu miażdżycy zaleca się dietę ograniczającą tłuszcze trans i nasycone kwasy tłuszczowe oraz zwiększającą spożycie błonnika i antyoksydantów, które pomagają obniżyć poziom „złego” cholesterolu LDL [15, 32, 52].
- Nadciśnienie tętnicze – przewlekłe podwyższenie ciśnienia krwi zwiększa ryzyko poważnych powikłań, takich jak udar mózgu, niewydolność serca czy choroby nerek. Kluczowe znaczenie ma redukcja spożycia sodu, czyli ograniczenie soli i produktów przetworzonych. Ważne jest także zwiększenie podaży potasu, który działa ochronnie na serce i wspiera regulację ciśnienia krwi [45].
- Hipercholesterolemia – podwyższony poziom cholesterolu we krwi sprzyja rozwojowi miażdżycy i chorób sercowo-naczyniowych. Dieta powinna ograniczać tłuszcze zwierzęce i przetworzone, a jednocześnie dostarczać fitosterole zawarte w orzechach, roślinach strączkowych i olejach roślinnych, które pomagają obniżyć poziom LDL [15, 32. 53].
Dieta w chorobach układu krążenia powinna być bogata w zdrowe tłuszcze (oleje roślinne, ryby), błonnik (warzywa, owoce, pełnoziarniste produkty) oraz antyoksydanty, które chronią naczynia przed uszkodzeniem. Połączenie odpowiednich nawyków żywieniowych z aktywnością fizyczną i kontrolą stresu może znacząco zmniejszyć ryzyko powikłań i poprawić jakość życia pacjentów.
Alergie pokarmowe i nietolerancje pokarmowe
Alergie pokarmowe i nietolerancje to zaburzenia, w których organizm nieprawidłowo reaguje na określone składniki żywności. Chociaż objawy mogą być podobne, różnią się mechanizmem powstawania.
- Alergie pokarmowe – wynikają z nieprawidłowej reakcji układu odpornościowego na białka zawarte w pożywieniu. Organizm traktuje je jako zagrożenie, co prowadzi do nadprodukcji przeciwciał i reakcji alergicznych, takich jak wysypki, obrzęki, bóle brzucha, a w skrajnych przypadkach wstrząs anafilaktyczny.
- Nietolerancje pokarmowe – wynikają z problemów trawiennych lub metabolicznych, np. niedoboru enzymów. Objawiają się głównie dolegliwościami jelitowymi, bólami głowy, przewlekłym zmęczeniem, ale nie angażują układu odpornościowego.
Dietoterapia alergii pokarmowych polega na eliminacji alergenów oraz ich stopniowym wprowadzaniu (w niektórych przypadkach) pod kontrolą specjalisty. W przypadku nietolerancji modyfikacja diety pozwala uniknąć objawów i jednocześnie zachować różnorodność żywieniową.
- Alergia na białko mleka krowiego – wymaga eliminacji mleka i jego pochodnych.
- Nietolerancja laktozy – często pozwala na spożycie fermentowanych produktów mlecznych, np. jogurtów.
- Atopowe zapalenie skóry (AZS, ang. Atopic Dermatitis, AD) – choć nie jest alergią pokarmową, lecz chorobą o podłożu immunologicznym, u niektórych pacjentów może współwystępować z nadwrażliwością na określone składniki diety. W takich przypadkach eliminacja alergenów może łagodzić przebieg choroby [4].
Kluczowym elementem dietoterapii alergii pokarmowych są diety eliminacyjne, które pozwalają na stopniową identyfikację składników wywołujących reakcję organizmu. W zależności od rodzaju alergii lub nietolerancji może to być dieta bezmleczna, bezglutenowa, niskohistaminowa czy hipoalergiczna. Odpowiednio dobrana dieta pozwala kontrolować objawy, poprawia komfort życia pacjenta i zmniejsza ryzyko niepożądanych reakcji w przyszłości.
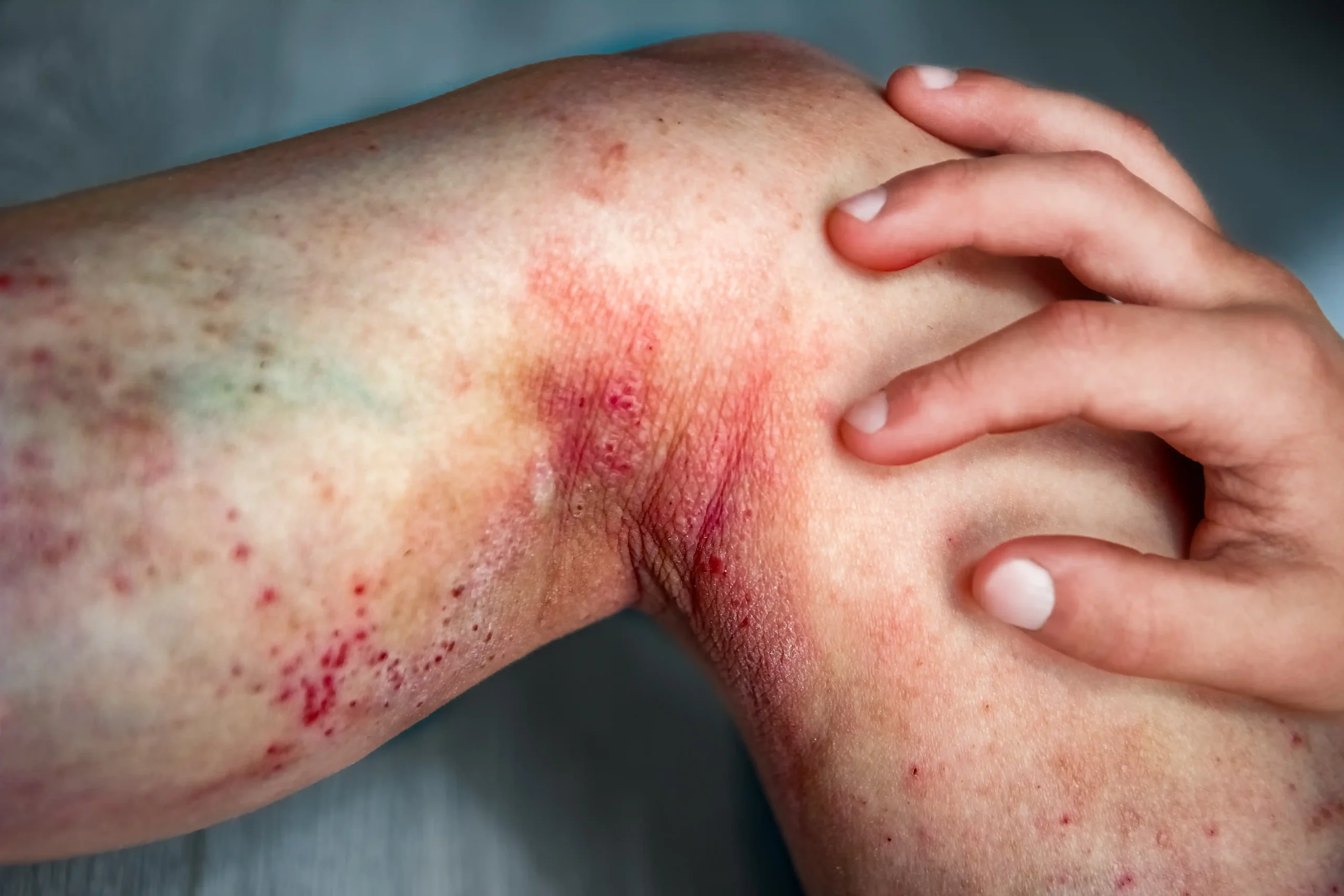
Zdjęcie 6. Atopowe zapalenie skóry (AZS) – gdy skóra staje się polem walki z przewlekłym stanem zapalnym. AZS to przewlekła, nawrotowa choroba zapalna skóry o podłożu immunologicznym, objawiająca się suchością, zaczerwienieniem i uporczywym świądem. U dzieci zmiany skórne najczęściej pojawiają się na twarzy, zgięciach łokciowych i kolanowych, powodując dyskomfort i utrudniając codzienne funkcjonowanie. Dietoterapia przewlekłej choroby, jaką jest AZS, może wspomagać terapię poprzez eliminację potencjalnych alergenów pokarmowych. Stosowanie diety przeciwzapalnej, bogatej w kwasy omega-3, antyoksydanty i probiotyki, może przyczyniać się do zmniejszenia stanu zapalnego oraz poprawy nawilżenia skóry, co pomaga w łagodzeniu objawów i zmniejsza ryzyko nawrotów. Choć AZS nie jest alergią pokarmową, u niektórych pacjentów alergeny pokarmowe mogą zaostrzać objawy. W takich przypadkach odpowiednio dobrana dietoterapia alergii pokarmowych może pomóc w zmniejszeniu intensywności zmian skórnych, a dieta przeciwzapalna wspiera odbudowę bariery skórnej i redukcję świądu.
Choroby autoimmunologiczne – jak dieta może pomóc?
Choroby autoimmunologiczne to schorzenia, w których układ odpornościowy atakuje własne tkanki organizmu, prowadząc do przewlekłego stanu zapalnego i stopniowego uszkodzenia narządów. Mogą dotyczyć różnych układów, powodując m.in. problemy hormonalne, skórne czy reumatyczne. Dieta przeciwzapalna odgrywa kluczową rolę w ich terapii, pomagając ograniczyć stan zapalny i poprawić funkcjonowanie układu odpornościowego [31].
- Łuszczyca – przewlekła choroba autoimmunologiczna, w której dochodzi do nadmiernego namnażania się komórek naskórka (proliferacji), prowadzącego do powstawania charakterystycznych, łuszczących się zmian skórnych. Stan zapalny w organizmie odgrywa kluczową rolę w jej przebiegu, dlatego dieta może wspierać łagodzenie objawów. Zaleca się zwiększenie spożycia kwasów omega-3 (obecnych w tłustych rybach morskich, siemieniu lnianym, orzechach włoskich), które pomagają ograniczyć stan zapalny. Korzystne jest także wprowadzenie antyoksydantów (witamin A, C, E, karotenoidów, flawonoidów oraz selenu), które mogą poprawiać kondycję skóry. Istotne znaczenie ma również odpowiedni poziom witaminy D, która wspiera regulację układu odpornościowego i może wpływać na przebieg choroby [31, 38].
- Choroba Hashimoto – przewlekłe zapalenie tarczycy o podłożu autoimmunologicznym, w którym układ odpornościowy niszczy komórki tego gruczołu, prowadząc do niedoczynności tarczycy. Objawia się zmęczeniem, przyrostem masy ciała, suchością skóry i zaburzeniami nastroju. Dieta powinna dostarczać jodu, selenu i kwasów omega-3, które wspierają pracę tarczycy i pomagają ograniczyć stan zapalny [31].
- Reumatoidalne zapalenie stawów (RZS) – w tej chorobie układ odpornościowy atakuje błonę maziową stawów, powodując ich przewlekły stan zapalny, ból i obrzęki. W zaawansowanych przypadkach prowadzi do uszkodzenia stawów i ograniczenia ruchomości. W diecie kluczowe znaczenie mają kwasy omega-3 (łagodzące stan zapalny), antyoksydanty oraz eliminacja produktów prozapalnych, takich jak tłuszcze trans i nadmiar cukrów prostych [31].
Odpowiednia dieta w chorobach autoimmunologicznych może spowolnić postęp choroby, poprawić komfort życia i zmniejszyć nasilenie objawów. Każdy przypadek wymaga jednak indywidualnego podejścia, uwzględniającego specyfikę schorzenia i potrzeby pacjenta.
Dietoterapia w chorobach metabolicznych i genetycznych
Choroby metaboliczne i genetyczne to grupa schorzeń, w których dochodzi do zaburzeń procesów przemiany materii na skutek defektów enzymatycznych lub nieprawidłowego funkcjonowania genów. W wielu przypadkach organizm nie jest w stanie prawidłowo przetwarzać określonych składników odżywczych, co prowadzi do ich nagromadzenia w tkankach i toksycznego działania lub, przeciwnie – do niedoborów ważnych substancji.
Leczenie tych schorzeń często opiera się na ścisłej kontroli diety, ponieważ organizm nie jest w stanie samodzielnie metabolizować niektórych składników pokarmowych. Odpowiednio dobrana dieta pozwala ograniczyć szkodliwe produkty przemiany materii i zapobiega poważnym powikłaniom zdrowotnym.
Przykłady chorób metabolicznych wymagających dietoterapii
- Galaktozemia (GALT deficiency) – to rzadka choroba metaboliczna spowodowana brakiem aktywności enzymu GALT, co uniemożliwia metabolizowanie galaktozy (cukru występującego w mleku i jego przetworach). Nagromadzenie galaktozy we krwi może prowadzić do uszkodzenia wątroby, nerek, oczu (zaćmy) oraz układu nerwowego. Dlatego osoby z galaktozemią muszą całkowicie wyeliminować mleko, nabiał oraz produkty zawierające ukryte źródła galaktozy, takie jak niektóre wędliny, wyroby cukiernicze czy przetworzone produkty spożywcze.
- Fruktozemia (HFI – Hereditary Fructose Intolerance) – to wrodzona nietolerancja fruktozy, cukru obecnego w owocach, miodzie, niektórych warzywach i produktach przetworzonych. Organizm nie potrafi jej prawidłowo metabolizować, co prowadzi do toksycznego działania fruktozy i jej metabolitów na wątrobę oraz nerki. Aby uniknąć powikłań, konieczna jest całkowita eliminacja fruktozy z diety.
- Fenyloketonuria (PKU – Phenylketonuria) – to choroba wrodzona, w której organizm nie jest w stanie prawidłowo metabolizować fenyloalaniny, aminokwasu obecnego głównie w białkach zwierzęcych i roślinnych. Nagromadzenie fenyloalaniny we krwi działa toksycznie na mózg i układ nerwowy, prowadząc do upośledzenia intelektualnego i zaburzeń neurologicznych. Podstawą leczenia jest ścisła dieta ubogofenyloalaninowa oraz stosowanie specjalnych preparatów białkowych, które dostarczają niezbędnych aminokwasów bez ryzyka toksycznego działania fenyloalaniny.
Obecnie dietoterapia jest podstawową metodą leczenia tych chorób, ponieważ medycyna nie dysponuje skutecznymi lekami zastępującymi brakujące enzymy. Wczesna diagnoza i ścisła kontrola diety od najmłodszych lat pozwalają uniknąć powikłań oraz zapewnić prawidłowy rozwój.
Dietoterapia w chorobach nowotworowych – jak dieta wspiera organizm w trakcie leczenia onkologicznego?
Nowotwory to grupa chorób, w których komórki organizmu zaczynają się niekontrolowanie namnażać, prowadząc do powstawania guzów i uszkodzenia narządów. Leczenie onkologiczne, takie jak chemioterapia i radioterapia, często wiąże się z wyniszczeniem organizmu, niedożywieniem oraz obniżeniem odporności. Dieta pacjenta onkologicznego odgrywa kluczową rolę w utrzymaniu sił witalnych, wspomaganiu odporności oraz poprawie tolerancji leczenia.
Dobrze zbilansowana dieta może:
- Zapobiegać wyniszczeniu organizmu (kaheksji nowotworowej) poprzez odpowiednią podaż energii i białka.
- Minimalizować skutki uboczne leczenia choroby nowotworowej – dieta łatwostrawna może łagodzić nudności, problemy z przełykaniem i zaburzenia trawienne.
- Dostarczać składników wspierających regenerację – antyoksydanty (np. witamina C i E, beta-karoten) i zdrowe tłuszcze pomagają ograniczyć stres oksydacyjny, który może sprzyjać progresji nowotworu.
Podstawowe zasady żywienia w chorobie nowotworowej
- Dieta wysokobiałkowa i wysokokaloryczna – pacjenci onkologiczni często tracą masę ciała, dlatego konieczne jest dostarczanie odpowiedniej ilości kalorii i białka, które wspiera regenerację organizmu.
- Dieta łatwostrawna – w przypadku nudności i problemów trawiennych należy unikać produktów ciężkostrawnych, smażonych i wzdymających.
- Zdrowe tłuszcze i antyoksydanty – dieta bogata w kwasy tłuszczowe omega-3 (ryby, orzechy, oleje roślinne) oraz antyoksydanty (warzywa i owoce) może wspierać regenerację i ograniczać uszkodzenia komórkowe.
Dietoterapia przewlekłej choroby, jaką jest choroba nowotworowa, powinna nie tylko dostarczać niezbędnych składników odżywczych, ale także wspierać organizm w walce z wyniszczeniem i poprawiać jakość życia pacjenta. Odpowiednio dobrana strategia żywieniowa może pomóc w ograniczeniu stanów zapalnych, redukcji stresu oksydacyjnego oraz wzmocnieniu odporności, co ma kluczowe znaczenie w procesie leczenia. Dieta pacjenta onkologicznego powinna być dostosowana indywidualnie do stanu zdrowia, tolerancji pokarmowej i etapu leczenia. Wsparcie dietetyka klinicznego może pomóc w odpowiednim doborze produktów i zapewnieniu organizmowi jak najlepszych warunków do walki z chorobą.
Zdjęcie 7. Siła w małych gestach – dieta pacjenta onkologicznego jako wsparcie w chorobie. Wspólne przygotowywanie posiłków to nie tylko sposób na budowanie więzi, ale także kluczowy element żywienia pacjenta onkologicznego, który może wpływać na samopoczucie i siły witalne. Dietoterapia przewlekłej choroby, jaką jest nowotwór, koncentruje się na dostarczaniu organizmowi odpowiednich składników odżywczych, które pomagają w regeneracji i wspierają odporność. Choć rozwój choroby nowotworowej wiąże się często z wyniszczeniem organizmu, dobrze zbilansowana dieta może poprawiać tolerancję leczenia, minimalizować skutki uboczne i wspomagać proces zdrowienia.
4. Przykładowe rodzaje dietoterapii i diet leczniczych w praktyce
Dieta to nie tylko sposób na utrzymanie dobrej kondycji, ale również potężne narzędzie wspierające leczenie chorób. Odpowiednie modyfikacje żywienia mogą łagodzić objawy, spowalniać postęp choroby i poprawiać jakość życia. W tym rozdziale przyjrzymy się najważniejszym strategiom dietoterapii, które znalazły zastosowanie w leczeniu chorób przewlekłych.
Zalecenia dietetyczne w chorobach układu krążenia – jakie zmiany warto wprowadzić?
Choroby układu krążenia to jedna z głównych przyczyn zgonów na świecie, ale dobra wiadomość jest taka, że dieta ma ogromny wpływ na zdrowie serca.
- Choroba niedokrwienna serca i choroba wieńcowa – serce potrzebuje paliwa dobrej jakości. Kwasy tłuszczowe omega-3 (tłuste ryby, siemię lniane), zdrowe tłuszcze (oliwa z oliwek, orzechy) oraz antyoksydanty (warzywa i owoce) wspierają pracę układu sercowo-naczyniowego i redukują stan zapalny.
- Dyslipidemie – zbyt wysoki poziom cholesterolu LDL sprzyja miażdżycy, ale błonnik pokarmowy (pełnoziarniste produkty, rośliny strączkowe, siemię lniane) pomaga obniżyć jego poziom. Warto włączyć więcej błonnika do diety, ponieważ jego odpowiednia ilość obniża ryzyko chorób serca nawet o 20%!
- Łagodzenie objawów choroby – zamiast eliminować tłuszcze całkowicie, warto zastąpić tłuszcze trans zdrowymi nienasyconymi tłuszczami. Awokado, orzechy i tłuste ryby to sprzymierzeńcy zdrowego serca.
Dieta eliminacyjna w alergiach i nietolerancjach – jak skutecznie unikać alergenów?
Dieta eliminacyjna to nie tylko unikanie produktów uczulających, ale przede wszystkim świadome zastępowanie ich bezpiecznymi alternatywami.
- W przypadku nietolerancji laktozy można korzystać z mleka roślinnego (np. migdałowego, kokosowego), fermentowanych produktów mlecznych (np. kefiru, jogurtu naturalnego), które zawierają mniej laktozy lub dostępnych na rynku produktów bez laktozy.
- Osoby z alergią na orzechy powinny uważać na ukryte źródła alergenów – często pojawiają się w batonach proteinowych, ciastach czy nawet w pieczywie. Nasiona chia, siemię lniane mogą być wartościową alternatywą dostarczającą zdrowych tłuszczów.
- Charakterystyka diety eliminacyjnej – kluczowe jest czytanie etykiet i testowanie nowych zamienników. Na szczęście rynek produktów dla alergików stale się rozwija!
Dieta bezglutenowa w celiakii – dlaczego to jedyna skuteczna metoda leczenia?
Celiakia to nie moda na „gluten-free”, lecz poważna choroba autoimmunologiczna, w której spożycie glutenu prowadzi do uszkodzenia kosmków jelitowych.
- Dietoterapia bezglutenowa polega na całkowitej eliminacji glutenu – nawet śladowe ilości mogą wywołać reakcję zapalną.
- Leczenie żywieniowe w celiakii wymaga szczególnej ostrożności – nawet niewielka ilość glutenu w sosie sojowym czy panierce może powodować problemy trawienne i niedobory składników odżywczych.
- Czy dieta bezglutenowa pomaga zdrowym osobom? Jeśli nie masz celiakii lub nadwrażliwości na gluten, jego eliminacja nie przynosi korzyści zdrowotnych – zamiast tego lepiej skupić się na jakości spożywanych produktów!
Modyfikacja diety podstawowej w schorzeniach przewlekłych – kluczowe zasady żywienia
Dieta w chorobach przewlekłych nie powinna być jedynie dodatkiem do terapii – to kluczowy element wspierający leczenie i poprawiający jakość życia pacjenta. Odpowiednio dobrane składniki pokarmowe mogą łagodzić objawy, poprawiać regenerację oraz wpływać na metabolizm i gospodarkę hormonalną.
Niedoczynność tarczycy (w tym Hashimoto) – jak wspierać metabolizm dietą?
- W niedoczynności tarczycy (w tym Hashimoto) metabolizm jest spowolniony, co może prowadzić do przyrostu masy ciała, przewlekłego zmęczenia i problemów skórnych. Kluczowe znaczenie w diecie mają selen, cynk i jod – pierwiastki wspierające produkcję hormonów tarczycy, kwasy omega-3 – o działaniu przeciwzapalnym, białko i błonnik – które pomagają regulować metabolizm. Warto także unikać produktów sojowych w pierwszej połowie dnia, ponieważ mogą one hamować wchłanianie lewotyroksyny – syntetycznego hormonu tarczycy stosowanego w leczeniu Hashimoto.
- W nadczynności tarczycy dochodzi do nadmiernej produkcji hormonów, co przyspiesza metabolizm i może prowadzić do utraty masy ciała, osłabienia mięśni, osteoporozy i niedoborów składników odżywczych. Kluczowe w diecie są białko – zapobiega utracie masy mięśniowej, wapń i witamina D – wspierają zdrowie kości, magnez – pomaga regulować funkcje nerwowo-mięśniowe. W przypadku nadczynności należy również ograniczyć spożycie jodu, który może dodatkowo pobudzać tarczycę do pracy.
Powyższe przykłady ilustrują rolę składników pokarmowych, pokazując, jak dopasowana do indywidualnych potrzeb dieta może wspierać leczenie, poprawiać samopoczucie pacjentów i pomagać w utrzymaniu stabilnej gospodarki hormonalnej.
Dieta w chorobach metabolicznych – przykłady skutecznych interwencji żywieniowych
Choroby metaboliczne to szeroka grupa schorzeń, w których organizm ma trudności z biotransformacją składników odżywczych, co prowadzi do zaburzeń przemiany materii. Oprócz fenyloketonurii, galaktozemii czy fruktozemii, warto zwrócić uwagę na hemochromatozę – jedno z najczęstszych wrodzonych zaburzeń metabolizmu żelaza.
Hemochromatoza – kiedy organizm magazynuje za dużo żelaza
Hemochromatoza pierwotna to choroba genetyczna, w której organizm wchłania nadmierne ilości żelaza z pożywienia, co prowadzi do jego toksycznego nagromadzenia w narządach – przede wszystkim w wątrobie, sercu i trzustce. Może to skutkować marskością wątroby, cukrzycą, niewydolnością serca oraz zaburzeniami hormonalnymi.
Jak dieta pomaga w hemochromatozie?
Leczenie dietetyczne polega na ograniczeniu spożycia produktów bogatych w żelazo hemowe, czyli pochodzenia zwierzęcego (czerwone mięso, podroby, owoce morza). Kluczowe jest również unikanie witaminy C w dużych ilościach (np. cytrusów, papryki, kiwi) w posiłkach bogatych w żelazo, ponieważ zwiększa ona jego wchłanianie.
Pacjenci powinni również ograniczyć spożycie alkoholu, który dodatkowo uszkadza wątrobę i może przyspieszać progresję choroby. Herbata i kawa, bogate w polifenole i taniny, mogą natomiast pomóc zmniejszyć wchłanianie żelaza i są często polecane jako element wspierający dietoterapię.
W niektórych przypadkach stosuje się krwiodawstwa terapeutyczne w celu redukcji nadmiaru żelaza, ale dieta pozostaje kluczowym elementem zapobiegania powikłaniom.
Wsparcie żywieniowe w onkologii – dietoterapia w leczeniu nowotworów
Nowotwory to grupa chorób, w których komórki organizmu zaczynają się niekontrolowanie namnażać, prowadząc do powstawania guzów i uszkodzenia narządów. Leczenie onkologiczne – chemioterapia, radioterapia, a także zabiegi chirurgiczne – często wiąże się z dużym obciążeniem organizmu. Wyniszczenie, osłabienie odporności, utrata masy mięśniowej i apetytu to częste skutki uboczne terapii. Dieta pacjenta onkologicznego odgrywa kluczową rolę w utrzymaniu sił witalnych, wspieraniu odporności i poprawie tolerancji leczenia.
Charakterystyka diety stosowanej w żywieniu pacjenta onkologicznego powinna być dopasowana do stadium choroby, rodzaju nowotworu oraz zastosowanego leczenia. Wyniszczenie nowotworowe (kacheksja) to poważne powikłanie, które dotyczy nawet 50–80% pacjentów i jest jednym z głównych czynników zwiększających śmiertelność. Odpowiednie wsparcie żywieniowe może pomóc w utrzymaniu masy ciała, poprawić tolerancję leczenia oraz jakość życia pacjenta.
Wartość energetyczna diety – zapobieganie niedożywieniu i kacheksji
Pacjenci onkologiczni często tracą masę ciała w wyniku zaburzeń apetytu, zmian metabolicznych oraz skutków ubocznych terapii. Wyniszczenie nowotworowe charakteryzuje się utrzymującą się utratą masy mięśniowej i tłuszczowej, której nie można skorygować samym zwiększeniem podaży kalorii.
- Dieta powinna być wysokoenergetyczna i bogata w białko (min. 1,2–2 g białka na kg masy ciała).
- Źródła energii: zdrowe tłuszcze (oliwa z oliwek, orzechy, awokado) oraz węglowodany dostosowane do dolegliwości żołądkowo-jelitowych.
- Jeśli pacjent nie jest w stanie spożywać wystarczającej ilości kalorii z diety, konieczne jest stosowanie doustnych suplementów odżywczych (ONS – Oral Nutritional Supplements), a w ciężkich przypadkach – żywienia dojelitowego lub pozajelitowego.
Błonnik pokarmowy – rola w nowotworach układu pokarmowego
Znaczenie błonnika pokarmowego w profilaktyce nowotworów jelita grubego jest niepodważalne – wspiera on różnorodność mikroflory jelitowej, poprawia perystaltykę oraz pomaga usuwać szkodliwe substancje z przewodu pokarmowego. Jednak u pacjentów już chorujących jego spożycie musi być dostosowane do ich stanu zdrowia.
- Dieta bogata w błonnik (warzywa, owoce, produkty pełnoziarniste) może przynosić korzyści we wczesnych stadiach choroby, sprzyjając prawidłowemu funkcjonowaniu jelit i wspierając odporność organizmu.
- Po resekcji jelita lub przy intensywnych objawach ze strony przewodu pokarmowego (biegunki, wzdęcia, bóle brzucha) konieczne może być ograniczenie błonnika pokarmowego poprzez stosowanie diet ubogoresztkowych, które zmniejszają podrażnienie przewodu pokarmowego i poprawiają komfort pacjenta.
Żywienie pacjenta onkologicznego w trakcie chemioterapii i radioterapii
Znaczenie błonnika pokarmowego w profilaktyce nowotworów jelita grubego jest niepodważalne – wspiera on różnorodność mikroflory jelitowej, poprawia perystaltykę oraz pomaga usuwać szkodliwe substancje z przewodu pokarmowego. Jednak u pacjentów już chorujących jego spożycie musi być dostosowane do ich stanu zdrowia.
- Dieta bogata w błonnik (warzywa, owoce, produkty pełnoziarniste) może przynosić korzyści we wczesnych stadiach choroby, sprzyjając prawidłowemu funkcjonowaniu jelit i wspierając odporność organizmu.
- Po resekcji jelita lub przy intensywnych objawach ze strony przewodu pokarmowego (biegunki, wzdęcia, bóle brzucha) konieczne może być ograniczenie błonnika pokarmowego poprzez stosowanie diet ubogoresztkowych, które zmniejszają podrażnienie przewodu pokarmowego i poprawiają komfort pacjenta.
Specyfika diety w zależności od rodzaju nowotworu
- Nowotwory głowy i szyi – trudności w połykaniu mogą wymagać diet płynnych i półpłynnych, a w niektórych przypadkach żywienia przez zgłębnik (żywienia dojelitowego) lub nawet żywienia pozajelitowego.
- Nowotwory układu pokarmowego – resekcje narządów (np. żołądka, jelita) mogą wymagać indywidualnych modyfikacji diety, m.in. ograniczenia błonnika, tłuszczów czy laktozy.
- Nowotwory hematologiczne (białaczki, chłoniaki) – leczenie immunosupresyjne zwiększa podatność na infekcje, dlatego dieta powinna być bezpieczna mikrobiologicznie (unikanie surowych jaj, ryb, mięsa, niemytych warzyw i owoców).
Rola diety w poprawie jakości życia pacjentów onkologicznych
Odpowiednia interwencja żywieniowa może pomóc w:
- Zachowaniu masy mięśniowej i uniknięciu wyniszczenia.
- Lepszej tolerancji leczenia (chemioterapii, radioterapii).
- Redukcji skutków ubocznych terapii, takich jak nudności czy biegunki.
- Utrzymaniu lepszego samopoczucia i sił witalnych.
Zdjęcie 8. Nietolerancja pokarmowa, a szczególnie nietolerancja laktozy, może powodować dolegliwości trawienne, takie jak ból brzucha i wzdęcia. Charakterystyka diety bezlaktozowej obejmuje eliminację produktów zawierających laktozę lub zastąpienie ich nisko- lub bezlaktozowymi odpowiednikami, co pozwala uniknąć niedoborów wapnia i innych składników odżywczych. Dietoterapia alergii pokarmowych oraz odpowiednie modyfikacje diety podstawowej mogą znacząco poprawić komfort życia pacjentów.
5. Współczesna dietoterapia – jak nowoczesne podejście do żywienia wspiera leczenie?
Dietoterapia to kluczowy element wspierania zdrowia i leczenia wielu schorzeń. Nowoczesne podejście zarówno do żywienia człowieka zdrowego jak i pacjentów z wybranymi chorobami opiera się na personalizacji diety i wykorzystaniu najnowszej wiedzy naukowej do optymalizacji terapii. Odpowiednio skomponowana dieta może poprawić jakość życia pacjentów, wpływać na rozwój choroby nowotworowej, wspomagać leczenie przewlekłej choroby nerek, cukrzycy czy zapalenia trzustki.
Wpływ na zdrowie – dlaczego dieta może być równie ważna jak leki?
Współczesna medycyna daje nam dostęp do skutecznych leków, które pomagają leczyć różne choroby i łagodzić ich objawy. Jednak w wielu przypadkach to, co jemy, ma równie duże znaczenie dla zdrowia, jak farmakoterapia. Dietoterapia, czyli leczenie żywieniowe, może wspierać proces zdrowienia, zapobiegać powikłaniom, a czasem wręcz eliminować konieczność przyjmowania leków. Świetnym przykładem są choroby układu pokarmowego, w których odpowiednia dieta odgrywa kluczową rolę.
Dieta jako wsparcie w leczeniu choroby wrzodowej
Choroba wrzodowa żołądka i dwunastnicy (PUD, ang. Peptic Ulcer Disease) to schorzenie, które potrafi skutecznie uprzykrzyć życie. Pieczenie w nadbrzuszu, bóle brzucha nasilające się na czczo, zgaga – to tylko niektóre z objawów, które wynikają z uszkodzenia błony śluzowej przewodu pokarmowego. Choć leczenie farmakologiczne (zwłaszcza inhibitory pompy protonowej) jest podstawą terapii, dieta łatwostrawna może również odgrywać rolę w łagodzeniu objawów bólowych [34].
Postępowanie dietetyczne w chorobie wrzodowej obejmuje łagodzenie podrażnień błony śluzowej żołądka oraz zmniejszanie wydzielania kwasu żołądkowego. W tym celu zaleca się unikanie produktów drażniących, takich jak ostre przyprawy, alkohol czy kawa, a także ograniczenie potraw tłustych i smażonych, które mogą opóźniać opróżnianie żołądka i nasilać objawy.
Dieta wspomagająca leczenie wrzodów powinna także zawierać produkty o działaniu osłaniającym, takie jak siemię lniane, płatki owsiane czy mleko roślinne. Regularne posiłki, unikanie długich przerw między jedzeniem i rezygnacja z późnych kolacji pomagają uniknąć nadmiernego wydzielania kwasu żołądkowego i podrażnień.
Dietoterapia bezglutenowa – jedyna skuteczna metoda w celiakii
Niektóre choroby wymagają bardzo precyzyjnych zmian w diecie – w takim przypadku jedzenie może dosłownie stać się lekarstwem. Dobrym przykładem jest dietoterapia bezglutenowa, która jest jedyną skuteczną metodą leczenia celiakii – choroby autoimmunologicznej, w której spożycie glutenu prowadzi do uszkodzenia jelit i poważnych niedoborów pokarmowych [15, 32, 43]..
Osoby cierpiące na celiakię muszą bezwzględnie eliminować gluten, czyli białko występujące w pszenicy, życie, jęczmieniu i ich przetworach. Nawet śladowe ilości mogą prowadzić do uszkodzenia kosmków jelitowych, co skutkuje problemami trawiennymi, niedoborem witamin i minerałów, a w dłuższej perspektywie – zwiększonym ryzykiem osteoporozy czy nawet nowotworów jelita cienkiego.
Dieta bezglutenowa polega przede wszystkim na całkowitym wykluczeniu produktów zawierających gluten, czyli białka obecnego w pszenicy, życie, jęczmieniu i ich pochodnych. Obejmuje to nie tylko oczywiste źródła, jak chleb, makarony czy ciasta, ale także produkty, w których gluten może występować w ukrytej formie – np. sosy, wędliny czy dania przetworzone.
Taka specyfika diety bezglutenowej sprawia, że jej stosowanie wiąże się nie tylko z eliminacją glutenu, ale często także z usunięciem innych składników odżywczych. Może to prowadzić do niedoborów błonnika, witamin z grupy B, żelaza czy cynku, zwłaszcza jeśli nie zostaną odpowiednio dobrane zamienniki. Dlatego tak ważne jest świadome komponowanie jadłospisu, włączanie naturalnie bezglutenowych produktów, takich jak ryż, kasza gryczana, komosa ryżowa czy mąka kokosowa, oraz sięganie po wzbogacane alternatywy.
Warto również pamiętać o ryzyku zanieczyszczenia glutenem, zwłaszcza w kuchni. Osoby przestrzegające ścisłej diety muszą zwracać uwagę na sposób przygotowywania posiłków – używać osobnych desek do krojenia, naczyń i sztućców, a także unikać kontaktu z produktami, które mogły mieć styczność z glutenem. Na szczęście rosnąca świadomość producentów i coraz szerszy wybór certyfikowanych produktów bezglutenowych ułatwiają prowadzenie bezpiecznej i jednocześnie dobrze zbilansowanej diety.
Jakie są aktualne trendy w dietoterapii?
Współczesna dietoterapia nie ogranicza się do ogólnych zaleceń – coraz większy nacisk kładziony jest na indywidualizację żywienia i łączenie go z nowoczesnymi strategiami terapeutycznymi. Do najważniejszych trendów należą:
- Personalizacja diety – dostosowanie składu diety do wyników badań, predyspozycji genetycznych i stylu życia pacjenta.
- Dieta ketogenna – stosowana w terapii padaczki lekoopornej [8, 23], a także badana jako element wspierający leczenie nowotworów [48] i cukrzycy typu 2 [49].
- Dieta bogata w błonnik – rola znaczenia błonnika pokarmowego w regulacji gospodarki cukrowej i lipidowej oraz w profilaktyce nowotworów jelita grubego.
- Mikrobiota i dieta – rosnąca świadomość znaczenia mikroflory jelitowej w zdrowiu i chorobie, w tym zastosowanie diet eliminacyjnych w zespole jelita drażliwego (IBS).
- Interwencje dietetyczne w przewlekłych schorzeniach – np. dieta śródziemnomorska w chorobach sercowo-naczyniowych, dieta niskobłonnikowa w chorobach zapalnych jelit.
W jakich chorobach stosowana jest nowoczesna dieta lecznicza?
Dietoterapia znajduje zastosowanie w wielu schorzeniach, gdzie może wpływać na przebieg choroby, poprawiać samopoczucie pacjentów i minimalizować skutki uboczne leczenia:
- Dyslipidemie – dieta bogata w zdrowe tłuszcze i błonnik pomaga obniżyć poziom cholesterolu LDL i regulować profil lipidowy.
- Przewlekła choroba nerek – kontrola podaży białka, sodu i fosforu w diecie może opóźnić progresję choroby.
- Zapalenie trzustki – dieta lekkostrawna, niskotłuszczowa wspiera funkcjonowanie trzustki i zmniejsza ryzyko zaostrzeń.
- Choroba wrzodowa – eliminacja czynników drażniących żołądek (kofeina, alkohol, ostre przyprawy) wspomaga proces gojenia błony śluzowej.
- Rozwój choroby nowotworowej – odpowiednia dieta może wspomagać leczenie, redukować wyniszczenie nowotworowe (kaheksja nowotworowa) i poprawiać komfort życia pacjentów.
Personalizacja diety – klucz do skutecznej terapii
Nowoczesna dietoterapia podkreśla znaczenie dostosowania żywienia do indywidualnych potrzeb pacjenta. Personalizacja obejmuje:
- Analizę wyników badań laboratoryjnych (np. poziom glukozy, lipidogram, funkcja nerek).
- Uwzględnienie chorób współistniejących i indywidualnej tolerancji pokarmowej.
- Modyfikację wartości energetycznej diety oraz zawartości makro i mikroskładników w zależności od stanu zdrowia pacjenta.
- Uwzględnienie stylu życia i indywidualnych preferencji żywieniowych
Przykładem personalizowanej interwencji dietetycznej może być dostosowanie podaży błonnika u pacjentów z chorobami jelit – w okresach zaostrzenia zaleca się diety ubogoresztkowe, natomiast w remisji – bogatoresztkowe.
Jakie korzyści dla zdrowia przynosi dietoterapia?
Korzyści z zastosowania nowoczesnej dietoterapii są wielowymiarowe:
- Rola diety w profilaktyce chorób przewlekłych – zmniejszenie ryzyka cukrzycy, nadciśnienia, nowotworów.
- Poprawa jakości życia – redukcja objawów chorób układu trawiennego, lepsza tolerancja leczenia.
- Wpływ żywienia na długość życia – zdrowe nawyki dietetyczne mogą wpływać na długowieczność i spowolnienie procesów starzenia.
Nowoczesna dietoterapia łączy naukową wiedzę z praktycznym podejściem do zdrowia pacjentów, stanowiąc kluczowy element wsparcia leczenia w wielu schorzeniach. Personalizacja diety, odpowiednie dostosowanie składników odżywczych oraz uwzględnienie specyfiki chorób pozwalają optymalizować terapię i poprawiać jakość życia pacjentów.
Zdjęcie 9. Produkty bezglutenowe – klucz do zdrowia dla osób z celiakią. Kolorowe stoisko z produktami bezglutenowymi symbolizuje nie tylko różnorodność, ale przede wszystkim bezpieczeństwo żywieniowe dla osób z celiakią. Celiakia to przewlekła choroba autoimmunologiczna, w której spożycie glutenu prowadzi do uszkodzenia błony śluzowej jelita cienkiego, co skutkuje zaburzeniami wchłaniania składników odżywczych. Szacuje się, że na celiakię cierpi około 1% populacji światowej, jednak w niektórych krajach odsetek ten może być wyższy, na przykład w Finlandii wynosi około 2,5% . Dla tych osób jedynym skutecznym sposobem leczenia jest ścisła dieta bezglutenowa, eliminująca białka obecne w pszenicy, życie i jęczmieniu. Dlatego dostępność produktów bezglutenowych ma kluczowe znaczenie dla ich zdrowia i jakości życia.
6. Jak dietetyk może pomóc w leczeniu dietą?
Dietoterapia to nie tylko kwestia ograniczenia pewnych produktów, ale także dokładnego dopasowania diety do indywidualnych potrzeb organizmu, zwłaszcza w przypadku chorób przewlekłych czy rekonwalescencji. Dietetyk kliniczny odgrywa kluczową rolę w takim procesie, pomagając pacjentowi nie tylko poprawić stan zdrowia, ale także poprawić komfort życia.
Dietetyk kliniczny – kiedy warto skorzystać z jego pomocy?
Dietetyk kliniczny specjalizuje się w leczeniu dietą, szczególnie w przypadkach chorób przewlekłych, stanów zapalnych, problemów trawiennych, zaburzeń metabolicznych czy po leczeniu onkologicznym. Warto skorzystać z jego pomocy, gdy:
- Mamy zdiagnozowaną chorobę przewlekłą (np. cukrzycę, nadciśnienie, choroby serca).
- Cierpimy na problemy trawienne (np. zespół jelita drażliwego, refluks, nietolerancje pokarmowe).
- Przechodzimy rekonwalescencję po chorobach infekcyjnych, operacjach czy leczeniu onkologicznych.
- Borykamy się z utratą masy ciała lub problemami z wagą, które nie są efektem zdrowego stylu życia.
- Zmagamy się z problemami skórnymi, które mogą mieć podłoże dietetyczne (np. trądzik, egzema).
Dietetyk pomoże ustalić, jakie składniki są potrzebne organizmowi i jak najlepiej je dostarczyć w diecie, aby wspierać zdrowienie.
Konsultacja dietetyczna – pierwszy krok do skutecznej zmiany
Pierwsza wizyta u dietetyka to nie tylko analiza dotychczasowych nawyków żywieniowych, ale także szczegółowy wywiad zdrowotny. Dietetyk zbiera informacje na temat diety pacjenta, stylu życia, historii chorób, a także preferencji żywieniowych i ewentualnych alergii. Na podstawie tych danych przygotowuje zalecenia oraz tworzy indywidualny plan żywieniowy, który jest dopasowany do potrzeb zdrowotnych pacjenta.
Aby konsultacja dietetyczna była jak najbardziej efektywna, warto się do niej odpowiednio przygotować. Zaleca się wykonanie podstawowych badań krwi, takich jak morfologia, poziom glukozy, profil lipidowy, a w razie potrzeby także oznaczenie poziomu witamin i minerałów (np. witaminy D, żelaza, ferrytyny czy homocysteiny). Pozwoli to dietetykowi lepiej ocenić stan zdrowia pacjenta i dostosować zalecenia żywieniowe do jego rzeczywistych potrzeb.
Konsultacja dietetyczna obejmuje także edukację żywieniową, podczas której pacjent dowiaduje się, jak wprowadzić zmiany w swojej diecie i jak najlepiej stosować zalecenia w codziennym życiu. Dietetyk pokazuje, jak dokonywać świadomych wyborów żywieniowych, które będą wspierać proces zdrowienia lub poprawią ogólną kondycję organizmu. To pierwszy krok do budowania zdrowych nawyków, które mogą przynieść długoterminowe korzyści dla zdrowia.
Współpraca z dietetykiem – na czym polega i jakie daje efekty?
Współpraca z dietetykiem polega na regularnych spotkaniach, podczas których monitorowany jest postęp w realizacji planu dietetycznego. Dietetyk dostosowuje dietę w zależności od wyników leczenia, reakcji organizmu, zmieniających się potrzeb oraz ewentualnych trudności w wdrożeniu zaleceń. Współpraca jest szczególnie istotna w przypadku chorób przewlekłych, gdzie dieta odgrywa dużą rolę w poprawie jakości życia i regeneracji organizmu.
Efekty współpracy z dietetykiem to przede wszystkim:
- Poprawa stanu zdrowia – dzięki odpowiedniemu doborowi składników odżywczych i eliminacji niezdrowych produktów.
- Lepsza kontrola nad wagą i masą ciała – szczególnie w przypadku osób borykających się z nadwagą, otyłością czy niedowagą.
- Poprawa funkcji układu pokarmowego – w przypadku problemów trawiennych, takich jak IBS, refluks czy zaparcia.
- Wspieranie regeneracji organizmu – po operacjach, chorobach czy leczeniu onkologicznych.
- Zwiększenie energii i poprawa samopoczucia – dzięki odpowiednio dobranym posiłkom, które dostarczają organizmowi niezbędnych składników odżywczych w odpowiednich proporcjach.
Jak znaleźć dobrego specjalistę ds. dietoterapii?
Wybór odpowiedniego dietetyka klinicznego ma kluczowe znaczenie w procesie leczenia dietą. Oto kilka wskazówek, jak znaleźć dobrego specjalistę:
- Sprawdzenie kwalifikacji – dietetyk powinien posiadać odpowiednie wykształcenie (np. studia magisterskie z zakresu dietetyki) oraz certyfikaty, które potwierdzają jego kompetencje.
- Doświadczenie w pracy z konkretną grupą pacjentów – warto zwrócić uwagę, czy dietetyk specjalizuje się w leczeniu dietą w konkretnych schorzeniach, takich jak choroby metaboliczne, onkologiczne, przewlekłe stany zapalne itp.
- Współpraca z lekarzem – dobry dietetyk często współpracuje z lekarzami, co pozwala na zintegrowane podejście do leczenia.
- Opinie pacjentów – warto poszukać opinii o dietetyku w internecie lub poprosić znajomych o rekomendacje.
- Osobiste podejście – dietetyk powinien być otwarty na potrzeby pacjenta i elastyczny w doborze diety, uwzględniając preferencje żywieniowe, styl życia i ewentualne trudności w wprowadzaniu zmian.
Pamiętaj, że dieta jest integralną częścią procesu zdrowienia, dlatego ważne jest, aby współpracować z dietetykiem, który będzie w stanie odpowiednio dostosować plan żywieniowy do Twoich indywidualnych potrzeb.
Zdjęcie 10. Indywidualnie dopasowana dietoterapia jako klucz do zdrowia. Klaudia Buczek, doświadczony dietetyk kliniczny Made By Diet®, specjalizuje się w leczeniu dietą i personalizowanych strategiach żywieniowych, dostosowanych do różnych schorzeń. Dietoterapia alergii pokarmowych, wsparcie w chorobach przewlekłych, pomoc w rekonwalescencji i zaburzeniach metabolicznych czy żywienie pacjenta onkologicznego to tylko wybrane choroby, w których odpowiednio dobrana dieta może poprawić zdrowie i komfort życia pacjentów. Współpraca z dietetykiem to pierwszy krok do trwałej poprawy zdrowia i budowania świadomych nawyków żywieniowych.
7. Podsumowanie – dlaczego warto skorzystać z dietoterapii?
Dietoterapia jako inwestycja w zdrowie
Czy można poprawić zdrowie bez leków i rewolucyjnych terapii? Tak – odpowiednio dobrana dieta to jedna z najskuteczniejszych metod wspierania organizmu na każdym etapie życia. Nie jest to chwilowa moda, lecz naukowo potwierdzona strategia, która realnie wpływa na profilaktykę i leczenie wielu chorób.
Indywidualnie dopasowana dieta może:
- Redukować stan zapalny i wzmacniać odporność.
- Regulować metabolizm i wspierać zdrową masę ciała.
- Poprawiać mikroflorę jelitową – klucz do odporności i dobrego nastroju.
- Łagodzić objawy chorób przewlekłych – cukrzycy, insulinooporności, nadciśnienia, problemów z tarczycą i układem pokarmowym.
Dzięki dobrze dobranej diecie możesz ograniczyć konieczność stosowania leków, uniknąć ich skutków ubocznych i cieszyć się lepszym samopoczuciem każdego dnia.
Co więcej, dietoterapia to inwestycja na przyszłość – zdrowe nawyki obniżają ryzyko poważnych chorób i pozwalają uniknąć wysokich kosztów leczenia. Każdy krok w stronę lepszego odżywiania to krok w stronę lepszego zdrowia i dłuższego życia.
Postaw na dietę, która działa!
Dietoterapia to coś więcej niż tylko sposób odżywiania – to świadome podejście do zdrowia, które może realnie poprawić jakość życia, wspierać leczenie i zapobiegać chorobom. Współczesna nauka coraz częściej potwierdza, że odpowiednia dieta może działać niczym lek – regulując metabolizm, zmniejszając stan zapalny i wzmacniając odporność.
Niezależnie od tego, czy chcesz poprawić wyniki badań, złagodzić objawy choroby, zadbać o swoje zdrowie czy skuteczniej wspierać leczenie choroby przewlekłej – zmiana diety może być pierwszym krokiem w dobrą stronę. Pamiętaj, że nie jesteś w tym sam! Skorzystaj z wiedzy i doświadczenia specjalistów, którzy pomogą Ci dopasować najlepszy sposób odżywiania do Twoich potrzeb.
Zrób pierwszy krok i przekonaj się, jak dieta może odmienić Twoje samopoczucie. Umów się na konsultację dietetyczną w Made By Diet® i zacznij działać już dziś!
8. Bibliografia
- Dietoterapia w zespole chronicznego zmęczenia, Joanna Michalina Jurek, PZWL Wydawnictwo Lekarskie, Warszawa 2024 https://ksiegarnia.pwn.pl/Dietoterapia-w-zespole-chronicznego-zmeczenia,1066691665,p.html
- Żywienie w chorobach serca, Michał Czapla, Piotr Jankowski, PZWL Wydawnictwo Lekarskie, Warszawa 2024 https://pzwl.pl/Zywienie-w-chorobach-serca,179256681,p.html
- Dieta w cukrzycy, Angelina Ziembińska, PZWL Wydawnictwo Lekarskie, Warszawa 2024 https://pzwl.pl/Dieta-w-cukrzycy,265436261,p.html
- Żywienie w chorobach skóry, Anna Zalewska-Janowska, Aneta Czerwonogrodzka-Senczyna, PZWL Wydawnictwo Lekarskie, Warszawa 2024 https://pzwl.pl/Zywienie-w-chorobach-skory,241390693,p.html
- Dieta w niealkoholowej stłuszczeniowej chorobie wątroby, Klaudia Wiśniewska, PZWL Wydawnictwo Lekarskie, Warszawa 2024 https://pzwl.pl/Dieta-w-niealkoholowej-stluszczeniowej-chorobie-watroby,252126301,p.html
- Żywienie w nieswoistych chorobach zapalnych jelit , Michał Sienkiewicz, PZWL Wydawnictwo Lekarskie, Warszawa 2024 https://pzwl.pl/Zywienie-w-nieswoistych-chorobach-zapalnych-jelit,254368774,p.html
- Niedoczynność tarczycy i choroba Hashimoto diagnostyka, suplementacja, żywienie, Magdalena Obrzut, Małgorzata Słoma-Krześlak,PZWL Wydawnictwo Lekarskie, Warszawa 2024 https://pzwl.pl/Niedoczynnosc-tarczycy-i-choroba-Hashimoto,267186178,p.html
- Dieta ketogenna w praktyce medycznej, Sylwia Gudej, PZWL Wydawnictwo Lekarskie, Warszawa 2024 https://pzwl.pl/Dieta-ketogenna-w-praktyce-medycznej,256266242,p.html
- Żywienie, diagnostyka i leczenie w SIBO, Hanna Szpunar-Radkowska, PZWL Wydawnictwo Lekarskie, Warszawa 2023 https://pzwl.pl/Zywienie-diagnostyka-i-leczenie-w-SIBO,206382927,p.html
- Dietetyka w chirurgii bariatrycznej, Iwona Boniecka, Wojciech Lisik, PZWL Wydawnictwo Lekarskie, Warszawa 2023 https://pzwl.pl/Dietetyka-w-chirurgii-bariatrycznej,214786050,p.html
- Dieta w niewydolności serca, Adrian Kwaśny, Michał Czapla, PZWL Wydawnictwo Lekarskie, Warszawa 2023 https://pzwl.pl/Dieta-w-niewydolnosci-serca.,219923409,p.html
- Żywienie w chorobach nowotworowych, Joanna Gromadzka-Ostrowska, Piotr Paluszkiewicz, Maciej Słodkowski, Jacek Sobocki, Andrzej W. Szawłowski, PZWL Wydawnictwo Lekarskie, Warszawa 2022 https://pzwl.pl/Zywienie-w-chorobach-nowotworowych,178727304,p.html
- Dietetyka w psychiatrii i neurologii, Lucyna Ostrowska, PZWL Wydawnictwo Lekarskie, Warszawa 2022 https://pzwl.pl/Dietetyka-w-psychiatrii-i-neurologii,192821294,p.html
- Dieta w endometriozie , Hanna Szpunar-Radkowska, PZWL Wydawnictwo Lekarskie, Warszawa 2022 https://pzwl.pl/Dieta-w-endometriozie,162282885,p.html
- Współczesna dietoterapia, Lange Ewa, Włodarek Dariusz, PZWL Wydawnictwo Lekarskie, Warszawa 2022 https://pzwl.pl/Wspolczesna-dietoterapia,197971021,p.html
- Żywienie w chorobach nowotworowych , Joanna Gromadzka-Ostrowska, Piotr Paluszkiewicz, Maciej Słodkowski, Jacek Sobocki, Andrzej W. Szawłowski, PZWL Wydawnictwo Lekarskie, Warszawa 2022, https://pzwl.pl/Zywienie-w-chorobach-nowotworowych,178727304,p.html
- Dietetyka w chorobach nowotworowych, Joanna Gromadzka-Ostrowska, Szawłowski Andrzej , PZWL Wydawnictwo Lekarskie, Warszawa 2022 https://pzwl.pl/Dietetyka-w-chorobach-nowotworowych,179256435,p.html
- Krause and Mahan’s Food and the Nutrition Care Process , 16th Edition, Janice L Raymond & Kelly Morrow, ELSEVIER, 2022 https://www.uk.elsevierhealth.com/krause-and-mahans-food-and-the-nutrition-care-process-9780323810265.html
- Efficacy of a low FODMAP diet in irritable bowel syndrome: systematic review and network meta-analysis. Black CJ, Staudacher HM, Ford AC. Gut. 2022 Jun;71(6):1117-1126. doi: 10.1136/gutjnl-2021-325214. Epub 2021 Aug 10. PMID: 34376515. https://gut.bmj.com/content/71/6/1117.long
- Żywienie w zaburzeniach mikrobioty jelitowej , Ewa Stachowska, PZWL Wydawnictwo Lekarskie, Warszawa 2021 https://pzwl.pl/Zywienie-w-zaburzeniach-mikrobioty-jelitowej,152540183,p.html
- Dieta w chorobach nerek przed dializą , Barbara Pyszczuk, PZWL Wydawnictwo Lekarskie, Warszawa 2021 https://pzwl.pl/Dieta-w-chorobach-nerek-przed-dializa,167676985,p.html
- Efficacy of Low-Carbohydrate Ketogenic Diet as an Adjuvant Cancer Therapy: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Yang YF, Mattamel PB, Joseph T, Huang J, Chen Q, Akinwunmi BO, Zhang CJP, Ming WK. Nutrients. 2021 Apr 21;13(5):1388. doi: 10.3390/nu13051388. PMID: 33918992; PMCID: PMC8142992. https://www.mdpi.com/2072-6643/13/5/1388
- Ketogenic diet for epilepsy: an overview of systematic review and meta-analysis. Ruan Y, Chen L, She D, Chung Y, Ge L, Han L., Eur J Clin Nutr. 2022 Sep;76(9):1234-1244. doi: 10.1038/s41430-021-01060-8. Epub 2022 Jan 13. PMID: 35027683. https://www.nature.com/articles/s41430-021-01060-8
- The Role of Diet and Nutrition in Migraine Triggers and Treatment: A Systematic Literature Review. Hindiyeh NA, Zhang N, Farrar M, Banerjee P, Lombard L, Aurora SK. Headache. 2020 Jul;60(7):1300-1316. doi: 10.1111/head.13836. Epub 2020 May 25. PMID: 32449944; PMCID: PMC7496357. https://headachejournal.onlinelibrary.wiley.com/doi/10.1111/head.13836
- Very-low-carbohydrate ketogenic diet v. low-fat diet for long-term weight loss: a meta-analysis of randomised controlled trials. Bueno NB, de Melo IS, de Oliveira SL, da Rocha Ataide T. Br J Nutr. 2013 Oct;110(7):1178-87. doi: 10.1017/S0007114513000548. Epub 2013 May 7. PMID: 23651522. https://www.cambridge.org/core/journals/british-journal-of-nutrition/article/verylowcarbohydrate-ketogenic-diet-v-lowfat-diet-for-longterm-weight-loss-a-metaanalysis-of-randomised-controlled-trials/6FD9F975BAFF1D46F84C8BA9CE860783
- Ranking the dietary interventions by their effectiveness in the management of polycystic ovary syndrome: a systematic review and network meta-analysis. Juhász AE, Stubnya MP, Teutsch B, Gede N, Hegyi P, Nyirády P, Bánhidy F, Ács N, Juhász R. Reprod Health. 2024 Feb 22;21(1):28. doi: 10.1186/s12978-024-01758-5. PMID: 38388374; PMCID: PMC10885527. https://reproductive-health-journal.biomedcentral.com/articles/10.1186/s12978-024-01758-5
- The effectiveness and acceptability of Mediterranean diet and calorie restriction in non-alcoholic fatty liver disease (NAFLD): A systematic review and meta-analysis. Haigh L, Kirk C, El Gendy K, Gallacher J, Errington L, Mathers JC, Anstee QM. Clin Nutr. 2022 Sep;41(9):1913-1931. doi: 10.1016/j.clnu.2022.06.037. Epub 2022 Jul 2. PMID: 35947894. https://linkinghub.elsevier.com/retrieve/pii/S0261-5614(22)00231-X
- The Impact of Vegan Diet in the Prevention and Treatment of Type 2 Diabetes: A Systematic Review. Pollakova D, Andreadi A, Pacifici F, Della-Morte D, Lauro D, Tubili C. Nutrients. 2021 Jun 21;13(6):2123. doi: 10.3390/nu13062123. PMID: 34205679; PMCID: PMC8235036. https://www.mdpi.com/2072-6643/13/6/2123
- Vegetarian and Vegan Diet in Fibromyalgia: A Systematic Review. Int J Environ Res Public Health. Nadal-Nicolás Y, Miralles-Amorós L, Martínez-Olcina M, Sánchez-Ortega M, Mora J, Martínez-Rodríguez A. 2021 May 6;18(9):4955. doi: 10.3390/ijerph18094955. PMID: 34066603; PMCID: PMC8125538. https://www.mdpi.com/1660-4601/18/9/4955
- Żywienie osób z cukrzycą i chorobami towarzyszącymi, Anna Jeznach-Steinhagen, PZ WL Wydawnictwo Lekarskie, 2020 , https://pzwl.pl/Zywienie-osob-z-cukrzyca-i-chorobami-towarzyszacymi,122829032,p.html
- Dieta w chorobach autoimmunologicznych , Mirosława Gałęcka, PZWL Wydawnictwo Lekarskie, 2017, https://pzwl.pl/Dieta-w-chorobach-autoimmunologicznych,70798338,p.html
- Dietetyka kliniczna , Marian Grzymisławski, PZWL Wydawnictwo Lekarskie, 2019, https://pzwl.pl/Dietetyka-kliniczna,88080419,p.html
- A journey into a Mediterranean diet and type 2 diabetes: a systematic review with meta-analyses. Esposito K, Maiorino MI, Bellastella G, Chiodini P, Panagiotakos D, Giugliano D. BMJ Open. 2015 Aug 10;5(8):e008222. doi: 10.1136/bmjopen-2015-008222. PMID: 26260349; PMCID: PMC4538272 https://pmc.ncbi.nlm.nih.gov/articles/PMC4538272/
- Dietoterapia , Dominika Głąbska, Lucyna Kozłowska, Ewa Lange, Dariusz Włodarek, PZWL Wydawnictwo Lekarskie, Warszawa 2014 https://pzwl.pl/Dietoterapia,4930593,p.html
- Podstawy żywienia i dietoterapia, Peckenpaugh Nancy J., Wydawnictwo Medyczne Urban & Partner, Warszawa 2012
- Żywienie człowieka. Podstawy nauki o żywieniu, Wydawnictwo Naukowe PWN 2022, https://ksiegarnia.pwn.pl/Zywienie-czlowieka-Tom-1,967154772,p.html
- Żywienie człowieka zdrowego i chorego, Wydawnictwo Naukowe PWN 2022, https://ksiegarnia.pwn.pl/Zywienie-czlowieka-zdrowego-i-chorego-Tom-2,967154768,p.html
- Nutritional Therapy in Persons Suffering from Psoriasis. Garbicz J, Całyniuk B, Górski M, Buczkowska M, Piecuch M, Kulik A, Rozentryt P. Nutrients. 2021 Dec 28;14(1):119. doi: 10.3390/nu14010119. PMID: 35010995; PMCID: PMC8747310, https://pmc.ncbi.nlm.nih.gov/articles/PMC8747310/
- Non-alcoholic fatty liver disease (NAFLD): a review of pathophysiology, clinical management and effects of weight loss. Pouwels S, Sakran N, Graham Y, Leal A, Pintar T, Yang W, Kassir R, Singhal R, Mahawar K, Ramnarain D. BMC Endocr Disord. 2022 Mar 14;22(1):63. doi: 10.1186/s12902-022-00980-1. PMID: 35287643; PMCID: PMC8919523. https://pubmed.ncbi.nlm.nih.gov/35287643/
- Risk factors for gastroesophageal reflux disease symptoms related to lifestyle and diet. Taraszewska A., Rocz Panstw Zakl Hig. 2021;72(1):21-28. doi: 10.32394/rpzh.2021.0145. PMID: 33882662. https://roczniki.pzh.gov.pl/
- Functional Food in Relation to Gastroesophageal Reflux Disease (GERD), Yedi Herdiana, Nutrients. 2023 Aug 15;15(16):3583. doi: 10.3390/nu15163583, https://pubmed.ncbi.nlm.nih.gov/37630773/
- Diet and gastroesophageal reflux disease: role in pathogenesis and management. Sethi, Sajiv; Richter, Joel E., Current Opinion in Gastroenterology, March 2017 https://journals.lww.com/co-gastroenterology/abstract/2017/03000/diet_and_gastroesophageal_reflux_disease__role_in.9.aspx
- Current guidelines for the management of celiac disease: A systematic review with comparative analysis, Raiteri A, Granito A, Giamperoli A, Catenaro T, Negrini G, Tovoli F. Current guidelines for the management of celiac disease: A systematic review with comparative analysis. World J Gastroenterol 2022; 28(1): 154-175 [PMID: PMC8793016 DOI: 10.3748/wjg.v28.i1.154] https://www.wjgnet.com/1007-9327/full/v28/i1/154.htm
- The Effect of Dietary Components of the Mediterranean Diet on Food Allergies: A Systematic Review. Panagiotou E, Andreou E, Nicolaou SA. Nutrients. 2023 Jul 25;15(15):3295. doi: 10.3390/nu15153295. PMID: 37571232; PMCID: PMC10420808. https://www.mdpi.com/2072-6643/15/15/3295
- Adherence to the DASH Diet and Risk of Hypertension: A Systematic Review and Meta-Analysis. Theodoridis X, Chourdakis M, Chrysoula L, Chroni V, Tirodimos I, Dipla K, Gkaliagkousi E, Triantafyllou A. Nutrients. 2023 Jul 24;15(14):3261. doi: 10.3390/nu15143261. PMID: 37513679; PMCID: PMC10383418. https://www.mdpi.com/2072-6643/15/14/3261
- Dietary Approaches to Stop Hypertension (DASH) Diet and Blood Pressure Reduction in Adults with and without Hypertension: A Systematic Review and Meta-Analysis of Randomized Controlled Trials Filippou CD, Tsioufis CP, Thomopoulos CG, Mihas CC, Dimitriadis KS, Sotiropoulou LI, Chrysochoou CA, Nihoyannopoulos PI, Tousoulis DM. . Adv Nutr. 2020 Sep 1;11(5):1150-1160. doi: 10.1093/advances/nmaa041. PMID: 32330233; PMCID: PMC7490167. https://www.sciencedirect.com/science/article/pii/S2161831322000473?via%3Dihub
- Effect of Diet on Insulin Resistance in Polycystic Ovary Syndrome. Shang Y, Zhou H, Hu M, Feng H. J Clin Endocrinol Metab. 2020 Oct 1;105(10):dgaa425. doi: 10.1210/clinem/dgaa425. PMID: 32621748. https://academic.oup.com/jcem/article/105/10/3346/5867491?login=false
- Efficacy of Low-Carbohydrate Ketogenic Diet as an Adjuvant Cancer Therapy: A Systematic Review and Meta-Analysis of Randomized Controlled Trials Yang YF, Mattamel PB, Joseph T, Huang J, Chen Q, Akinwunmi BO, Zhang CJP, Ming WK. Nutrients. 2021 Apr 21;13(5):1388. doi: 10.3390/nu13051388. PMID: 33918992; PMCID: PMC8142992. https://www.mdpi.com/2072-6643/13/5/1388
- The effects of the ketogenic diet for the management of type 2 diabetes mellitus: A systematic review and meta-analysis of recent studies. Choy KYC, Louie JCY. Diabetes Metab Syndr. 2023 Dec;17(12):102905. doi: 10.1016/j.dsx.2023.102905. Epub 2023 Nov 15. PMID: 38006799. https://www.sciencedirect.com/science/article/pii/S1871402123002011?via%3Dihub
- Efficacy and Safety of a High-Energy, Low-Protein Formula Replacement Meal for Pre-Dialysis Chronic Kidney Disease Patients: A Randomized Controlled Trial. Yang WC, Hsieh HM, Chen JP, Tsai SF, Chiu HF, Chung MC, Huang ST, Chen YY, Chen CH. Nutrients. 2023 Oct 24;15(21):4506. doi: 10.3390/nu15214506. PMID: 37960159; PMCID: PMC10648072. https://www.mdpi.com/2072-6643/15/21/4506
- Low protein diets for non-diabetic adults with chronic kidney disease. Cochrane Database Syst Rev. Hahn D, Hodson EM, Fouque D. 2020 Oct 29;10(10):CD001892. doi: 10.1002/14651858.CD001892.pub5. PMID: 33118160; PMCID: PMC8095031. https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD001892.pub5/full
- Mediterranean Diet Reduces Atherosclerosis Progression in Coronary Heart Disease: An Analysis of the CORDIOPREV Randomized Controlled Trial. Jimenez-Torres J, Alcalá-Diaz JF, Torres-Peña JD, Gutierrez-Mariscal FM, Leon-Acuña A, Gómez-Luna P, Fernández-Gandara C, Quintana-Navarro GM, Fernandez-Garcia JC, Perez-Martinez P, Ordovas JM, Delgado-Lista J, Yubero-Serrano EM, Lopez-Miranda J. Stroke. 2021 Nov;52(11):3440-3449. doi: 10.1161/STROKEAHA.120.033214. Epub 2021 Aug 10. Erratum in: Stroke. 2021 Nov;52(11):e754. doi: 10.1161/STR.0000000000000393. PMID: 34372670. https://www.ahajournals.org/doi/10.1161/STROKEAHA.120.033214
- Diet and Cardiovascular Disease Risk Among Individuals with Familial Hypercholesterolemia: Systematic Review and Meta-Analysis. Barkas F, Nomikos T, Liberopoulos E, Panagiotakos D. Nutrients. 2020 Aug 13;12(8):2436. doi: 10.3390/nu12082436. PMID: 32823643; PMCID: PMC7468930. https://www.mdpi.com/2072-6643/12/8/2436
 PL (PLN)
PL (PLN) EN (GBP)
EN (GBP) EN (EUR)
EN (EUR)